Opioide bei nichttumorbedingten Schmerzen
Zusammenfassung
Opioide werden weltweit zunehmend eingesetzt. Dabei sind vor allem nichttumorbedingte Schmerzen die Hauptindikation. In der jetzt gründlich überarbeiteten S3-Leitlinie „Langzeitanwendung von Opioiden bei chronischen nichttumorbedingten Schmerzen“ (LONTS) wurden Indikationen und Langzeitverordnung besonders untersucht. Bei neuropathischen Schmerzen (insbesondere diabetische Polyneuropathie) und Arthroseschmerzen gibt es eine nachgewiesene Wirksamkeit, für alle anderen Indikationen ist die Datenlage entweder unzureichend oder Opioide werden nicht empfohlen, wie z. B. bei chronischen Kopfschmerzen und funktionellen Störungen (z. B. Fibromyalgie, Reizdarm). Wichtig bei allen Opioidanwendungen ist, dass diese nicht die einzige Therapie sind, sondern dass sie eingebettet sein sollen in aktivierende Therapien (Physiotherapie, Psychotherapie). Nach gründlicher Aufklärung ist eine regelmäßige Überprüfung der Wirksamkeit und Indikation unerlässlich.
Abstract
Opioids are used increasingly worldwide. Non-cancer-related pain is the main indication. In the thoroughly revised S3 guideline "Long-term use of opioids for chronic non-cancer-related pain" (LONTS) indications and long-term prescription were particularly investigated. Opioids are effective in neuropathic pain (especially diabetic polyneuropathy) and pain due to osteoarthritis. For all other indications, there is insufficient data available or opioids are not recommended, e.g. in chronic headache and functional disorders (such as fibromyalgia, irritable bowel syndrome). It is important for all opioid applications that they are not prescribed as the only treatment, but that prescription should be embedded in activating therapies (physiotherapy, psychotherapy). After informed consent, regular monitoring of the effectiveness and indication is essential.
Einleitung
Knapp 8 % der Bevölkerung in Deutschland leiden an chronischen nichttumorbedingten Schmerzen, die sie deutlich beeinträchtigen. Dass diese sehr häufig mit Opioiden behandelt werden, zeigt in Deutschland der Anteil von Opioidverschreibungen für Nichttumorschmerz (BARMER GEK Arzneimittelreport 2012):
Dieser liegt bei 77 %. International ist die Langzeitanwendung von Opioiden sehr umstritten (1). Insbesondere die Sicherheit dieser Medikamente wird in den USA aktuell kontrovers diskutiert. Die kürzlich veröffentlichte Leitlinie zur Langzeitanwendung von Opioiden bei nichttumorbedingten Schmerzen liefert eine differenzierte Analyse der aktuellen Studienlage (2-4).
Im Rahmen der Erstellung dieser Leitlinie wurden mögliche Therapieindikationen definiert, aber auch Vergleiche zwischen den einzelnen Präparten bzw. mit anderen Therapien bei speziellen Indikationen analysiert. In den Studien wurden drei zeitliche Kategorien definiert: kurzfristiger Einsatz (4–12 Wochen), mittelfristiger Einsatz (13–25 Wochen) und langfristige Therapie über 25 Wochen. Wenn es die Studienlage erlaubte, gab es eine getrennte Analyse.
Hinsichtlich der Indikationen gibt es wiederum drei Kategorien: 1. Krankheiten, bei denen aufgrund der Studienlage eine Opioidtherapie wirksam ist, 2. Krankheiten, bei denen die Studienlage uneinheitlich ist, aber eine Opioidtherapie als Versuch angeboten werden kann und 3. Diagnosen, bei denen eine Therapie aufgrund der Studienlage nicht sinnvoll ist. Insgesamt ist die Empfehlung bei allen Indikationen, Opioide für einen definierten Zeitraum und nicht allein zu verordnen, sondern nur zusammen mit Therapien, bei der die Patienten selbst aktiv mitarbeiten (körperliches Training, Entspannungstraining etc.) (Tabelle 1).
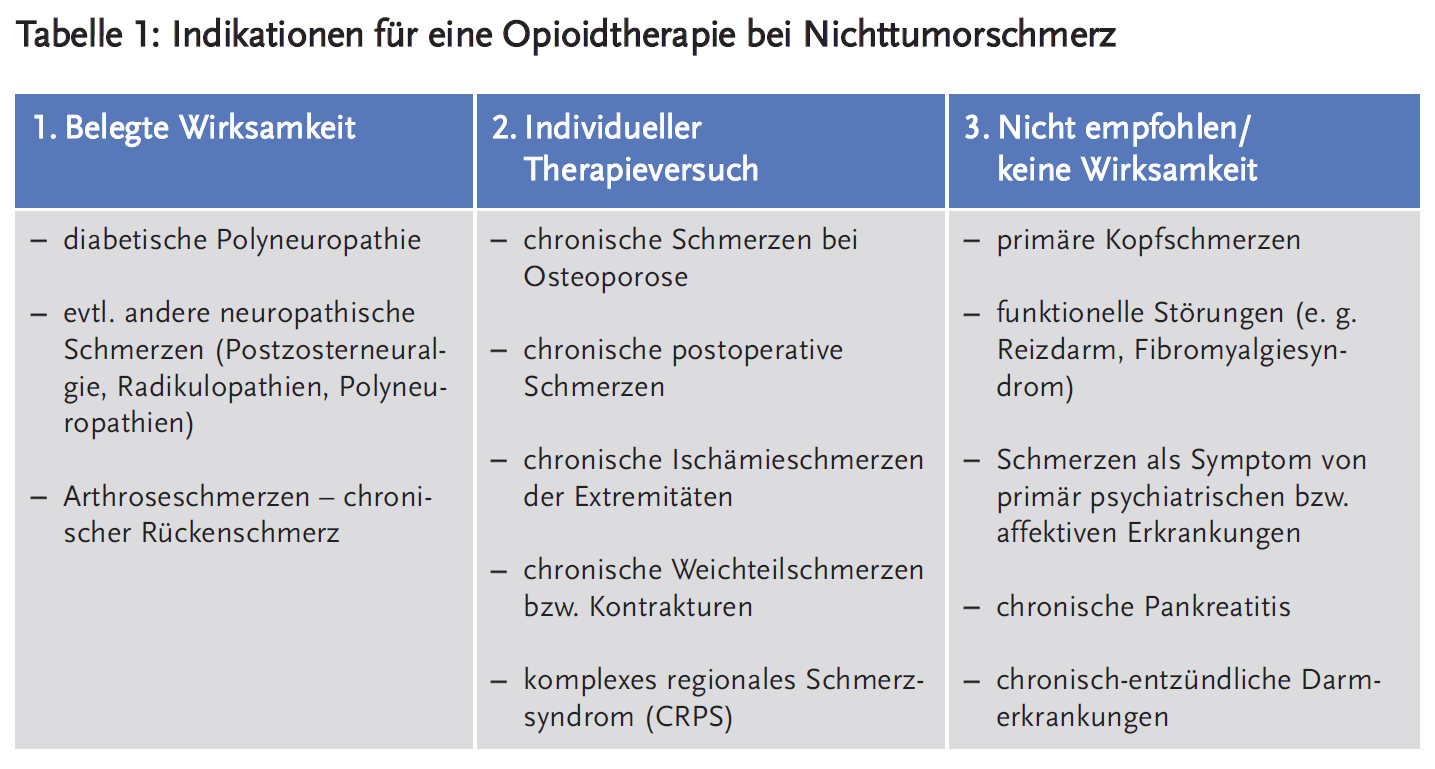
1. Wirksamkeit und möglicher Einsatz von Opioiden
Es gibt zwei chronische Schmerzsyndrome, bei denen eine Opioidtherapie für die Dauer von vier bis zwölf Wochen angeboten werden kann: diabetische Polyneuropathie und chronischer Arthroseschmerz. Ebenso können Opioide zur Behandlung von anderen neuropathischen Schmerzen, wie Postzosterneuralgie, Phantomschmerz, Schmerzen nach Rückenmarksverletzung, Radikulopathien und andere Polyneuropathien, angeboten werden. Es liegen derzeit keine Hinweise vor, dass Antidepressiva oder Antikonvulsiva hier vorrangig einzusetzen wären. Die aktuellste Metaanalyse zur Behandlung von neuropathischen Schmerzen hat dagegen Opioide als eine Drittlinientherapie eingestuft (5). Die Abstufung in der Wahl der Medikamente bei neuropathischen Schmerzen wird allerdings kontrovers gesehen. Beim individuellen Patienten können Komorbiditäten oder potenzielle Nebenwirkungen (z. B. Gewichtszunahme) für den Einsatz der einen oder anderen Substanzklasse sprechen.
Ferner können Opioide bei chronischem Arthroseschmerz für vier bis zwölf Wochen angeboten werden (6). Diese „Kann-Empfehlung“ gilt auch für den chronischen Rückenschmerz (7). Tritt allerdings die gewünschte Schmerzlinderung und/oder Funktionsverbesserung nicht ein, sollen opioidhaltige Medikamente abgesetzt werden. In der Nationalen Versorgungsleitlinie Kreuzschmerz werden bei chronischen Schmerzen multimodale Programme empfohlen. Bei rheumatoider Arthritis kann eine begrenzte Therapie von Opioiden über sechs Wochen angeboten werden. Der Standard hier sind eher NSARs. Die Gabe von Opioiden bei rheumatoider Arthritis sollte eine Ausnahme sein und zeitlich begrenzt werden.
2. Möglicher Einsatz von Opioiden: individuelle Therapieversuche
Bei Patienten/Patientinnen mit den folgenden Erkrankungen ist die Datenlage zur Opioidtherapie nicht ausreichend, um eine Empfehlung für Opioide auszusprechen; daher können Opioide als individueller Therapieversuch über vier bis zwölf Wochen und bei nachgewiesenem Erfolg auch längerfristig eingesetzt werden: Dazu zählen chronische Knochenschmerzen bei Osteoporose (Wirbelkörperfrakturen), chronische postoperative Schmerzen, chronische Ischämieschmerzen der Extremitäten, chronische Weichteilschmerzen bei Dekubitus oder Kontrakturen sowie das komplexe regionale Schmerzsyndrom. Hierbei sind ganz besonders die praktischen Hinweise (s. u.) zu beachten.
3. Nicht empfohlene Indikationen
Bei Patientinnen und Patienten mit primären Kopfschmerzen (Spannungskopfschmerzen und Migräne) sollten aufgrund des hohen Abhängigkeitspotenzials und der vermehrten Chronifizierung von Kopfschmerzen unter opioidhaltigen Analgetika im Sinne eines medikamenteninduzierten Kopfschmerzes Opioide nicht eingesetzt werden. Ebenso sollten Patientinnen und Patienten mit Schmerzen bei funktionellen Störungen (Reizdarm, Fibromyalgie, chronische Unterbauchschmerzen) nicht mit Opioiden behandelt werden. Lediglich Tramadol – vermutlich über die Hemmung der Aufnahme von Noradrenalin und Serotonin – kann über vier bis zwölf Wochen beim Fibromyalgiesyndrom erwogen werden. Ungünstigerweise geben gerade Patientinnen und Patienten mit hohen psychosozialen Anteilen der Schmerzsymptomatik hohe Schmerzintensitäten und Leidensdruck an, die den Arzt dazu verleiten können, Opioide als „stärkste“ Schmerzmittel zu verordnen. Dies erfordert hohe ärztliche Kunst und eine gute Patientenführung, um diese Patientinnen und Patienten sinnvoll − und ohne Opioide − zu behandeln.
Als dritte Gruppe sind bei Patientinnen und Patienten mit chronischen Schmerzen als Symptom psychischer Störungen Opioide nicht indiziert. Dazu gehören Depressionen, Angststörungen, posttraumatische Belastungsstörungen und eine anhaltende somatoforme Schmerzstörung. Die Differenzierung dieser Schmerzen ist häufig nur durch eine fachärztliche Exploration und/oder Verlaufsbeobachtung zu erkennen. Insbesondere bei schweren affektiven Erkrankungen oder bei Suizidalität sollte nicht mit Opioiden behandelt werden.
Auch bei der chronischen Pankreatitis sowie bei chronisch-entzündlichen Darmerkrankungen sollten Opioide über vier Wochen nicht angeboten werden, denn es gibt gute Hinweise darauf, dass diese Therapie nicht wirksam bzw. mit relevanten Nebenwirkungen verbunden ist.
Wie sollten in der Praxis Opioide bei Nichttumorschmerz angewendet werden? Besonderheiten bei der Verordnung und Aufklärung
Wenn einem Patienten/einer Patientin prinzipiell Opioide angeboten werden können, sollte mit ihm/ihr im Sinne einer partizipierenden Entscheidung Vor- und Nachteile sowie Alternativen (s. u.) erläutert werden. Zu den nachfolgenden Ausführungen gibt es entsprechende Informationsblätter:
http://www.dgss.org/fileadmin/dpdf/LONTS_Praxiswerkzeug_04.pdf
http://www.dgss.org/fileadmin/dpdf/LONTS_Praxiswerkzeug_05.pdf
Voraussetzung für die Opioidverordnung sind eine gründliche Anamneseerhebung inklusive des klinischen Status, die Beurteilung des Funktionsniveaus, eine psychosoziale Anamnese und ein Screening für aktuelle und/oder frühere psychische Störungen.
Ebenso wichtig ist eine dokumentierte mündliche und/oder schriftliche Aufklärung inklusive verkehrs- und arbeitsplatzrelevanter Aspekte.
Opioide sollten bei Nichttumorschmerz nie die einzige Behandlung sein, sondern eingebettet sein in (möglichst eigenständige) physikalische, physiotherapeutische und psychotherapeutische Therapiebestandteile inklusive einer Veränderung des Lebensstils. Zu Beginn der Behandlung sollten individuelle realistische Therapieziele gesetzt werden, wie z. B. 30 % Schmerzreduktion und/oder Verbesserung der Funktionsfähigkeit (Gehstrecke, Arbeitsfähigkeit etc.). Bei der Aufklärung ist an genaue Einnahmeregelungen, „nur ein verschreibender Arzt“, sichere Aufbewahrung und Entsorgung sowie Konsequenzen der Nichtadhärenz zu denken. Ebenso sollte die regelmäßige Überprüfung der Indikation vereinbart werden.
Nachteile der längerfristigen Opioidtherapie sind bei Jüngeren vor allem Libidoverlust, emotionale Störungen, Einschränkungen der kognitiven Leistungsfähigkeit und Reaktionsfähigkeit (Arbeitsplatz/Fahrtüchtigkeit) sowie physische Abhängigkeit. Bei älteren Patienten/Patientinnen sind Sturzgefahr und Verwirrtheit wichtige Nachteile. Gerade auch wegen dieser Nachteile sollten zentral wirksame Substanzen wie Hypnotika oder Tranquilizer vorher abgesetzt werden. Zu Beginn der Therapie können vorübergehend Übelkeit und Erbrechen auftreten, die für zwei bis vier Wochen antiemetisch behandelt werden können. Obstipation bleibt meist langanhaltend eine Nebenwirkung, daher ist eine spezifische Prophylaxe auf Dauer notwendig. Insbesondere schwere Nebenwirkungen sind abhängig von der Dosis (8).
In der Praxis sollte bei Nichttumorschmerzen keine Bedarfsmedikation mit nichtretardierten Opioiden verordnet, sondern nur Medikamente mit verzögerter Freisetzung eingesetzt werden, da diese ein niedrigeres Risiko für Stürze bzw. eine Suchtentwicklung haben. Dazu zählen auch Tramadol- oder Tilidintropfen. Fentanylnasensprays sind nur für Krebsschmerzen zugelassen. Die Wahl des Opioids hängt auch von Nebenerkrankungen wie Leber- oder Niereninsuffizienz ab. Sind über 120 mg Opioidäquivalent pro Tag notwendig, sollte an Toleranzentwicklung und/oder missbräuchlichen Gebrauch gedacht werden. Bei älteren Patienten sollten Opioide mit einer Dosisreduktion von 25−50 % begonnen werden. Bei Kindern ist die längerfristige Opioidtherapie Spezialisten vorbehalten.
Für die Beendigung der Opioidtherapie gibt es verschiedene Gründe. Selbstverständlich sollten Opioide wieder schrittweise abgesetzt werden, wenn die Therapieziele im Rahmen der Therapieüberwachung nicht erreicht werden. Ebenso ist regelmäßig eine Evaluation von Anzeichen von Fehlgebrauch oder Missbrauch notwendig. Zu solchen Anzeichen gehören psychische Veränderungen, mangelnde Therapieadhärenz sowohl zu den Opioiden als auch zu den anderen aktivierenden Therapien, Verlangen nach kurzwirksamen Opioiden, psychotrope Wirkungen, Widerstand gegen Änderungen der Therapie, obwohl negative Wirkungen erkennbar sind.
Auch bei allen anderen Patientinnen und Patienten wird Dosisreduktion oder Medikamentenpause nach sechs Monaten empfohlen. Neben der spontanen Symptomverbesserung könnten auch die parallel durchgeführten physiotherapeutischen/körperlich aktivierenden Maßnahmen oder die psychotherapeutischen Verfahren eine Opioidtherapie entbehrlich machen. Die Reduktion oder das Absetzen kann zu Entzugserscheinungen führen; stützende medikamentöse und psychotherapeutische/physiotherapeutische Behandlungen können notwendig werden.
Sind Opioide bei chronischen neuropathischen Schmerzen indiziert?
Opioide haben eine nachgewiesene Wirksamkeit bei neuropathischen Schmerzen (9). Die meisten Studien wurden bisher zur diabetischen Polyneuropathie und zur Postzosterneuralgie durchgeführt, auch wenn letztere Erkrankung nur eine Prävalenz von 0,07 % hat. Zu allen anderen neuropathischen Schmerzsyndromen (Radikulopathie, multiple Sklerose etc.) und Mischformen gibt es keine Daten. Bei einer mittleren Studiendauer von sechs Wochen in der Analyse von Sommer et al. (9) waren in den gepoolten Daten aus zwölf randomisierten klinischen Studien Opioide schmerzlindernder als Placebo, hatten aber mehr Nebenwirkungen. Unklar ist vor allem, ob dies auch zu einer besseren körperlichen Funktionsfähigkeit führt. Es gibt leider keine ausreichende Zahl von Studien, die Opioide mit Antidepressiva oder Antikonvulsiva direkt vergleichen. Daher ist die Unterscheidung in Erstlinien- und Zweitlinientherapie schwierig. Sinnvoller ist eine multifaktorielle Evaluation, die Nutzen und Risiken sorgfältig abwägt, solange es keine neuen Studien gibt. Auch beim neuropathischen Schmerz gibt es keine Hinweise, dass ein bestimmtes Opioid einem anderen überlegen ist. In der Gesamtanalyse wurden Oxycodon, Morphin, Tramadol und Tapentadol betrachtet.
Gibt es Unterschiede zwischen den verschiedenen Opioiden?
In Deutschland werden nach Analysen der Krankenkasse Barmer GEK vor allem transdermal verabreichte Opioide verschrieben. Unklar ist aber, ob Wirksamkeit, Verträglichkeit und Sicherheit der Opioide in Direktvergleichen über vier Wochen sich überhaupt unterscheiden. In einer systematischen Übersicht zu dieser Frage konnte in der gepoolten Datenanalyse eines Opioids eines Sponsors im Vergleich mit einem Standardopioid kein Unterschied hinsichtlich Schmerzreduktion, Funktionsverbesserung, schwerer unerwünschter Ereignisse und Mortalität gefunden werden (10). Transdermale Systeme unterschieden sich nicht in Wirksamkeit, Verträglichkeit und Sicherheit von oraler Einnahme. Die Wahl des Opioids hängt vermutlich mit Komorbidität oder Präferenzen von Patient und Arzt zusammen, sollte aber auch Kosten mit einbeziehen.
Sind Opioide bei Nichttumorschmerzen besser als Nichtopioide?
Zur Beantwortung dieser Frage wurden neun Studien ausgewertet, die Opioide in Abhängigkeit von der Indikation mit NSAR, Flupirtin, Antidepressiva oder Antiarrhythmika verglichen (11). Hinsichtlich Schmerzreduktion, Funktionalität, Verträglichkeit und Sicherheit waren Opioide den Nichtopioiden nicht überlegen. Insofern gibt es (bisher) keine Hinweise auf opioidpflichtige Nichttumorschmerzen. In der Behandlung von Arthrosen waren kurzfristig (4−12 Wochen) NSAR den Opioiden hinsichtlich Funktionalität und Verträglichkeit überlegen.
In der klinischen Praxis müssen Komorbiditäten, die eine Kontraindikation beinhalten, spezifische Nebenwirkungen für den einzelnen Patienten, vorausgegangenes Ansprechen auf bestimmte Analgetika und Präferenzen des Patienten mit berücksichtigt werden. Insgesamt sollte die Studienlage hinsichtlich bestimmter Krankheitsbilder deutlich verbessert werden.
Unter welchen Voraussetzungen ist eine Langzeittherapie sinnvoll?
Ein Langzeiteinsatz von Opioiden über zwölf Wochen ist in klinischen Studien kaum bis gar nicht untersucht. Dies steht im eklatanten Widerspruch zur Versorgungslage in Deutschland und auch international. In einer kürzlich veröffentlichen Analyse wurden elf offene Anschlussstudien bei Patienten mit Kreuz- oder Arthroseschmerzen sowie neuropathischen Schmerzen eingeschlossen (3;6;12). Nur wenige Patienten führen in diesen Langzeitstudien über sechs Monate die Opioidtherapie weiter, hatten dann aber eine gute Wirkung bei gleichbleibender Dosis. Daher sollten nur klare Responder über drei Monate hinaus mit Opioiden behandelt werden. Ferner sollten die Patienten gründlich überwacht (s. o.) und Dosierungen von über 120 mg Opioidäquivalent vermieden werden.
Fazit für die Praxis
- Retardierte Opioide können bei Nichttumorschmerz indiziert sein.
- Retardierte Opioide gibt es nicht allein, sondern nur zusammen mit einer Begleittherapie, die die aktive Mitarbeit des Patienten erfordert.
- Therapieziele sind angemessene Schmerzlinderung und/oder Funktionsverbesserung.
- Es gibt keine Hinweise, dass ein retardiertes Opioid einem anderen oder eine Darreichungsform der anderen überlegen ist.
- Nichtretardierte Opioide haben keine Indikation bei Nichttumorschmerz.
Interessenkonflikte
Ein Interessenkonflikt wird von der Autorin verneint.
Literatur
- Katz JA, Swerdloff MA, Brass S D et al.: Opioids for chronic noncancer pain: a position paper of the American Academy of Neurology. Neurology 2015; 84: 1503-1505.
- Häuser W, Bernardy K, Maier C: Langzeittherapie mit Opioiden bei chronischem nicht-tumorbedingtem Schmerz: Systematische Übersicht und Metaanalyse der Wirksamkeit, Verträglichkeit und Sicherheit in offenen Anschlussstudien über mindestens 26 Wochen. Schmerz 2015; 29: 96-108.
- Häuser W, Bock F, Engeser P et al.: Empfehlungen der aktualisierten Leitlinie LONTS: Langzeitanwendung von Opioiden bei chronischen nicht-tumorbedingten Schmerzen. Schmerz 2015; 29: 109-130.
- Häuser W, Klose P, Welsch P et al.: Methodenreport der aktualisierten Leitlinie „Langzeitanwendung von Opioiden bei nicht-tumorbedingten Schmerzen – LONTS“. Schmerz 2015; 29: 8-34.
- Finnerup NB, Attal N, Haroutounian S et al.: Pharmacotherapy for neuropathic pain in adults: a systematic review and meta-analysis. Lancet Neurol 2015; 14: 162-173.
- Schaefert R, Welsch P, Klose P et al.: Opioide bei chronischem Arthroseschmerz Systematische Übersicht und Metaanalyse der Wirksamkeit, Verträglichkeit und Sicherheit in randomisierten, placebokontrollierten Studien über mindestens 4 Wochen. Schmerz 2015; 29: 47-59.
- Deyo RA, Von Korff M, Duhrkoop D: Opioids for low back pain. BMJ 2015; 350: g6380.
- Chou R, Turner JA, Devine EB: The effectiveness and risks of long-term opioid therapy for chronic pain: a systematic review for a National Institutes of Health Pathways to Prevention Workshop. Ann Intern Med 2015; 162: 276-286.
- Sommer C, Welsch P, Klose P: Opioide bei chronischem neuropathischem Schmerz: Systematische Übersicht und Metaanalyse der Wirksamkeit, Verträglichkeit und Sicherheit in randomisierten, placebokontrollierten Studien über mindestens 4 Wochen. Schmerz 2015; 29: 35-46.
- Lauche R, Klose P, Radbruch L et al.: Opioide bei chronischen nicht-tumorbedingten Schmerzen – gibt es Unterschiede? Systematische Übersicht und Metaanalyse der Wirksamkeit, Verträglichkeit und Sicherheit in randomisierten Direktvergleichen von Opioiden über mindestens 4 Wochen. Schmerz 2015; 29: 73-84.
- Welsch P, Sommer C, Schiltenwolf M, Häuser W: Opioide bei chronischen nicht-tumorbedingten Schmerzen – sind sie Nichtopioidanalgetika überlegen? Systematische Übersicht und Metaanalyse der Wirksamkeit, Verträglichkeit und Sicherheit in randomisierten Direktvergleichen von Opioiden und Nichtopioidanalgetika über mindestens 4 Wochen. Schmerz 2015; 29: 85-95.
- Petzke F, Welsch P, Klose P et al.: Opioide bei chronischem Kreuzschmerz: Systematische Übersicht und Metaanalyse der Wirksamkeit, Verträglichkeit und Sicherheit in randomisierten, placebokontrollierten Studien über mindestens 4 Wochen. Schmerz 2015; 29: 60-72.
