Ernährung (z. B. FODMAP-Diät*) in der Behandlung des Reizdarmsyndroms
Das aktuelle Thema
Das aktuelle Thema
Das Reizdarmsyndrom ist eine häufige, chronische Erkrankung, deren Symptome multifaktoriell begründet sind. Eine Beeinflussbarkeit der Symptome durch Diät ist seit Längerem bekannt. In letzter Zeit wird – vor allem in der Laienpresse – eine Low-FODMAP-Diät propagiert, bei der konsequent Mehrfach- und Einfachzucker und Zuckeralkohole ausgelassen werden. Anhand der publizierten randomisierten Studien wird diese diätetische Behandlungsoption bewertet.
Irritable bowel syndrome is a common chronic illness with symptoms of multifactorial origin. Dietary measures are a long-known option for tempering symptoms. Lately, a low FODMAP diet, which strictly avoids polyvalent and monovalent carbohydrates and carbohydrate alcohols, has been propagated as a remedy – particularly in the lay press. In this article, this dietary treatment option is discussed on the basis of published randomised study results.
Beschwerden einer funktionellen Darmerkrankung (Reizdarm) finden sich häufig in der Allgemeinbevölkerung. Schätzungen gehen von einer Gesamtzahl von ca. 20 Mio. Personen mit Symptomen des unteren Gastrointestinaltraktes in Deutschland aus (1). Ca. 30 % (7 Mio.) suchen aufgrund dieser Beschwerden einen Arzt auf, und bei 40 % von dieser Gruppe (3 Mio.) liegt letztendlich ein Reizdarm vor, wobei mehr Frauen als Männer betroffen sind.
Die Krankheit des Reizdarmsyndroms (RDS; Irritable Bowel Syndrome/IBS) liegt vor, wenn alle drei Punkte erfüllt sind (1):
Die Pathophysiologie des Reizdarmsyndroms ist nicht vollständig geklärt. Es scheinen verschiedene Faktoren eine Rolle zu spielen und in einem ähnlichen Symptomenbild zu münden. Zu nennen ist hier u. a. eine intestinale Hypersensitivität, gestörte Barrierefunktionen der Mukosa, veränderte Motilität, Veränderungen im intestinalen Mikrobiom und immunologische Faktoren (subklinische Inflammation) (1). Folglich gibt es auch keine einheitliche, für alle Patienten geltende Behandlungsstrategie. Die Therapie zielt auf Symptommilderung, eine kausale Behandlung gibt es bislang nicht.
Nahrungsmittelunverträglichkeiten (abzugrenzen von Nahrungsmittelallergien) werden von vielen Betroffenen angegeben. Daraus entsteht u. a. der Ansatz, dass durch eine spezielle Ernährungsweise die Erkrankung positiv beeinflusst werden kann.
In den aktuellen S3-Leitlinien der Deutschen Gesellschaft für Verdauungs- und Stoffwechselerkrankungen (DGVS) zum Reizdarm und funktionellen Darmerkrankungen wurden die hierzu vorliegenden Evidenzen in folgende Aussagen zusammengefasst (1;2):
In diesem Kontext wird aktuell besonders die sogenannte FODMAP-Diät propagiert, die im Folgenden näher betrachtet werden soll.
Vergärbare Mehrfachzucker (z. B. Laktose, Stärke), Einfachzucker (wie Fruktose/Fruchtzucker) und Zuckeralkohole (Süßstoffe) werden unter dem aus den englischen Anfangsbuchstaben dieser Substanzen zusammengesetzten Akronym FODMAP zusammengefasst. FODMAP steht für „Fermentable Oligosaccharides, Disaccharides, Monosaccharides and Polyols“. Wie diese einzelnen Substanzen Beschwerden hervorrufen können, ist in Abbildung 1 schematisch dargestellt. Interessanterweise wurde die FODMAP-Diät ursprünglich für Patienten mit CED konzipiert, findet jetzt aber Anwendung insbesondere bei Patienten mit Reizdarmsyndrom.
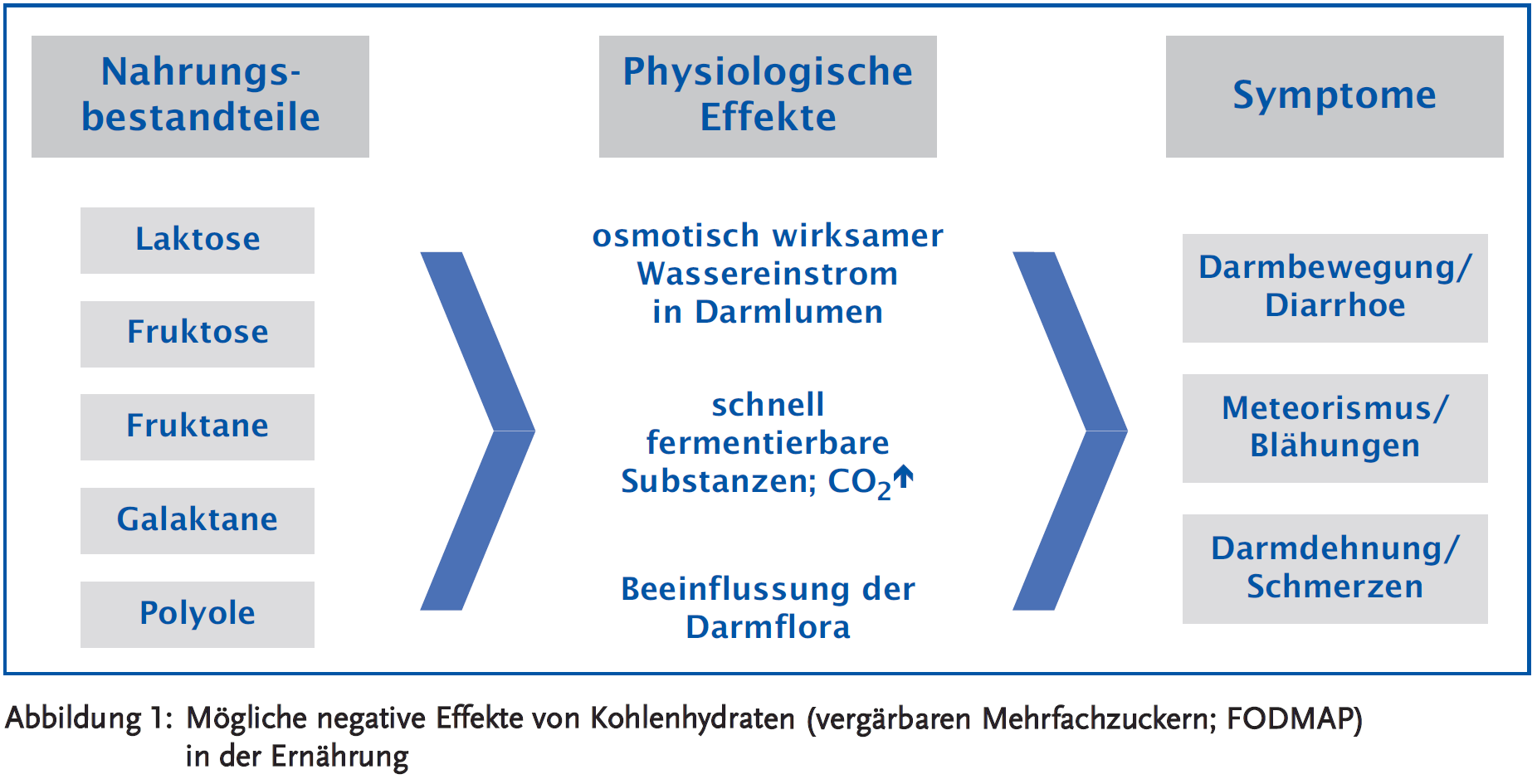
Bei der FODMAP-Diät handelt es sich im Wesentlichen um eine Kohlenhydrat-Reduktions-/Eliminationsdiät (3). Wie bereits oben im Text dargestellt, werden hier die vergärbaren Kohlenhydrate wie Mehrfachzucker, Einfachzucker (wie Fruktose/Fruchtzucker), Doppelzucker (Laktose/Milchzucker) und Zuckeralkohole (Süßstoffe) vermieden. Die kurzkettigen Kohlenhydratverbindungen wie Fruktose, Fruktane, Laktose, Galaktose sowie die Zuckeraustauschstoffe Xylit, Sorbit und Maltit bewirken u. a. einen vermehrten osmotischen Einstrom von Flüssigkeit in den Darm und können so Diarrhoen auslösen. Kommen diese Kohlenhydratverbindungen vermehrt in den Dickdarm, entsteht durch den dort stattfindenden bakteriellen Abbau zusätzlich eine vermehrte Gasbildung (Meteorismus). Darüber hinaus erfolgt aber durch die Auswahl der FODMAP-armen Nahrungsbestandteile auch eine Reduktion von Weizen und damit von Gluten, welches unter dem Aspekt der neuerdings verstärkt in den Blick geratenen Glutensensitivität einen weiteren Wirkmechanismus darstellen könnte.
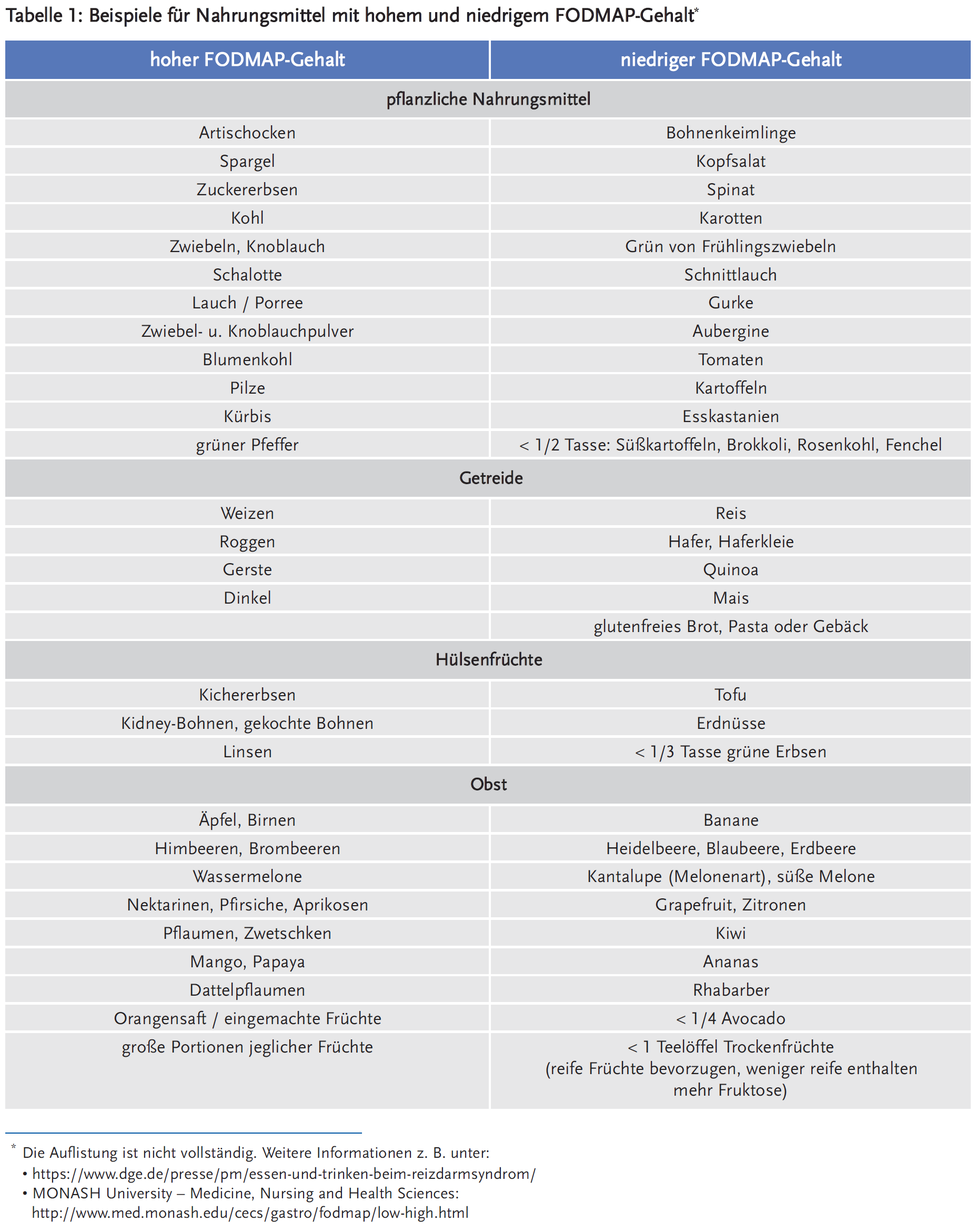
Tabelle 1 gibt einen Eindruck, wie stark eine strenge FODMAP-Diät das Spektrum der erlaubten Nahrungsmittel einschränkt und damit auch die Einhaltung der Diät erschwert. Nach einer anfänglichen zwei- bis vierwöchigen strikten Einhaltung der Diät soll dann die individuelle Einführung einzelner Lebensmittel unter Dokumentation des Effektes festgehalten werden und somit letztendlich ein individueller, möglichst vielfältiger Speiseplan erstellt werden. Ziel sollte es sein, mit möglichst geringer Einschränkung eine akzeptable klinische Symptomatik zu erreichen.
Die Ernährung hat einen wesentlichen Einfluss auf die Zusammensetzung und Funktion der intestinalen Mikrobiota (Darmbakterien) (4). Faktoren sind hierbei der Anteil der Kohlenhydrate, bestimmte Fette und deren Abbauprodukt Butyrat und der Anteil der Ballaststoffe, die von den Bakterien im Dickdarm als Hauptquelle ihres Energiestoffwechsel genutzt werden. Damit scheinen weitere mögliche Wirkmechanismen, aber auch potenzielle Risiken der Low-FODMAP-Diät identifiziert zu sein.
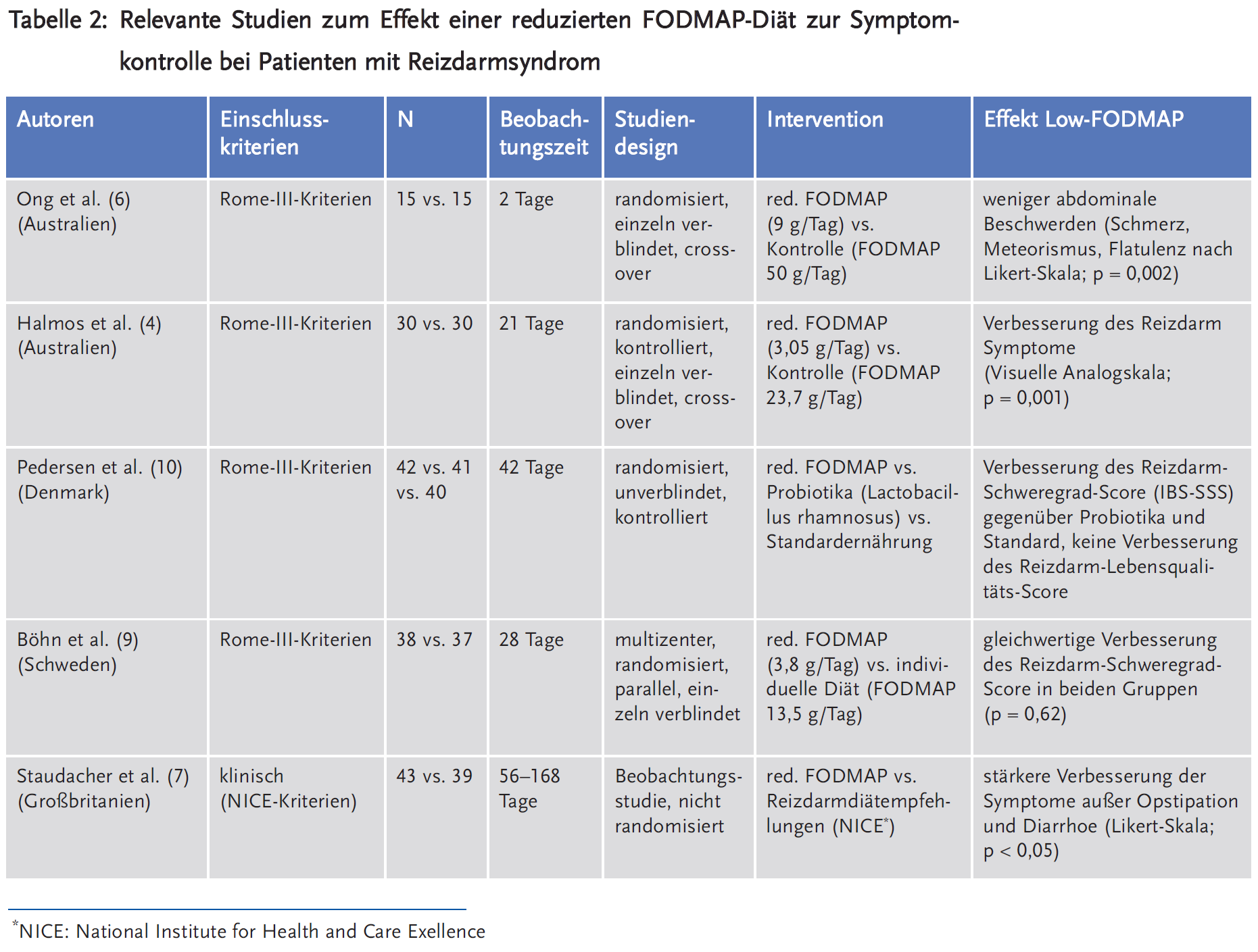
In einigen retrospektiven und unkontrollierten Studien, aber mittlerweile auch in vier randomisierten kontrollierten Studien (RCT) wurde gezeigt, dass eine Low-FODMAP-Diät bei Reizdarmpatienten subjektive Beschwerden reduziert (siehe Tabelle 2) (5–7;9):
Beide Studien zeigten somit eine Wirksamkeit der FODMAP-Diät. Aufgrund des sehr kurzen Studiendesigns kann hieraus jedoch nicht auf die Wirksamkeit und die Umsetzbarkeit im Lebensalltag rückgeschlossen werden. Diese Lücke schließt die Studie von Staudacher et al. (7). In einer retrospektiven Arbeit analysierte er den Effekt einer Ernährungsberatung bei Probanden mit dem Reizdarmsyndrom hinsichtlich Low-FODMAP-Diät. Nach vier Wochen Diät zeigten 68 % der Probanden, welche eine Ernährungsberatung erhielten, eine Linderung der Symptome Blähungen, Flatulenz, Abdominalschmerzen, plötzlichem Stuhldrang und veränderter Stuhlkonsistenz, wohingegen in der Kontrollgruppe unter gewöhnlicher Diät nur 23 % der Patienten eine Besserung berichteten.
Auch bereits bevor die FODMAP-Diät in den Fokus gestellt wurde, gab es allgemeine Ernährungsempfehlungen für Patienten mit Reizdarmsymdrom (Britische Guideline (8)). Diese umfassen u. a. folgende Punkte:
Diese Diätempfehlung betont vor allem, wie und wann gegessen wird und weniger was gegessen wird.
In einer aktuellen, randomisierten kontrollierten Studie konnte in einem alltagsnahen Studiendesign kein signifikanter Unterschied einer Low-FODMAP-Diät im Vergleich zu diesen konventionellen Empfehlungen bei Patienten mit Reizdarmsyndrom gezeigt werden (9): Eingeschlossen wurden Reizdarmpatienten mit einem IBS-SSS-Score-Wert von > 175 Punkte (IBS-SSS: in Studien häufig verwendeter, validierter, vierseitiger Fragebogen zu Häufigkeit und Ausprägung verschiedener Symptome bei Reizdarmsyndrom). Der mittlere IBS-SSS-Wert lag bei 318 ± 67 und 302 ± 64. Eine signifikante Verbesserung der Symptomatik wurde definiert als eine Verbesserung des IBS-SSS-Score um > 50 Punkte. 50 % der 38 Patienten in der Low-FODMAP-Diät und 46 % der 37 Patienten mit der traditionellen Diät erreichten nach vier Wochen eine signifikante Verbesserung (77 ± 110 vs. 65 ± 84; p = 0,62). Fünf Patienten in der Low-FODMAP- und drei Patienten in der traditionellen Diätgruppe hatten die Studie vorzeitig abgebrochen. Bemerkenswert ist, dass in beiden Gruppen eine signifikante Reduktion der Kalorienaufnahme, aber auch der Proteinaufnahme zu beobachten war.
Die vorliegenden Studiendaten belegen, dass eine Low-FODMAP-Diät, aber auch eine Ernährungsumstellung basierend auf bisherigen traditionellen Empfehlungen geeignet sind, bei einem Teil der Patienten mit Reizdarm eine Verbesserung der Symptomatik zu bewirken. Eine individualisierte Ernährungsberatung sollte zunächst auf den traditionellen Empfehlungen basieren und die Low-FODMAP-Diät als therapeutische Option bei unzureichendem Ansprechen anbieten.
Zu beachten ist, dass jede Art einer besonderen − von einer leichten Vollkost abweichenden − Ernährung und insbesondere eine weiterreichende spezifische Eliminationsdiät das Risiko einer Fehlernährung (z. B. Mangel an Makro- und Mikronährstoffen) beinhaltet; dies wurde auch für die FODMAP-Diät beobachtet (9).
Es ist daher zu empfehlen, länger dauernde Ernährungsmodifikationen/Diäten unter Beratung einer entsprechenden Ernährungsfachkraft (z. B. Diätassistentin oder Ernährungsberatung) durchzuführen. Diese sind auch in der Lage, Mangelsituationen vorzubeugen und zusätzlich auf versteckte, nicht gewünschte Nahrungsbestandteile hinzuweisen und damit den Effekt einer Modifikation zu verbessern.
Eine kausale Therapie des Reizdarmsyndroms gibt es bislang nicht. Eine Ernährungsumstellung hat das Potenzial, eine symptomatische Besserung zu erreichen. So ist eine Low-FODMAP-Diät geeignet, bei einem Teil der Patienten Symptome eines Reizdarmsyndroms günstig zu beeinflussen. Dies erreicht man aber auch durch konventionelle Ernährungsempfehlungen, die in Bezug auf „erlaubte“ Nährstoffe oftmals weniger restriktiv sind. Eine individualisierte und qualifizierte Ernährungsberatung unter Berücksichtigung der Lebenssituation ist sinnvoll. Restriktive Diäten wie Low-FODMAP sollten wegen des Risikos von Mangel nicht über einen längeren Zeitraum unmodifiziert eingehalten werden.
Ein Interessenkonflikt wird vom Autor verneint.
* FODMAP: Fermentable Oligosaccharides, Disaccharides, Monosaccharides and Polyols; deutsch: „fermentierbare Oligo-, Di- und Monosaccharide sowie Polyole“