Empagliflozin bei Herzinsuffizienz: neue Erkenntnisse?
Arzneimittel - kritisch betrachtet
Arzneimittel - kritisch betrachtet
(Dieser Artikel wurde am 13. September 2022 vorab online veröffentlicht.)
Die Studie EMPEROR-Preserved (1) untersucht, ob Patienten mit Herzinsuffizienz auch dann von Empagliflozin profitieren, wenn die linksventrikuläre Ejektionsfraktion (LVEF) über 40 % liegt.
Herzinsuffizienz
In Abhängigkeit von der linksventrikulären Ejektionsfraktion (LVEF) werden verschiedene Formen der Herzinsuffizienz unterschieden:
Bei Patienten mit HFrEF können Mortalität und Symptomatik durch eine abgestufte medikamentöse Therapie klinisch relevant beeinflusst werden. Die Stufentherapie beinhaltet ACE(Angiotensin Converting Enzyme)-Hemmer, Angiotensinrezeptorblocker (ARB), Betarezeptorenblocker, Mineralokortikoidrezeptor-Antagonisten (MRA) sowie Angiotensin-Rezeptor-Neprilysin-Inhibitoren (ARNI). Die Wirksamkeit dieser Arzneimittel ist bei HFpEF nicht belegt. Die medikamentöse Therapie der HFpEF beinhaltet in erster Linie eine optimierte Behandlung der Grund- und Begleiterkrankungen. Die größte prognostische Relevanz hat dabei die Therapie der arteriellen Hypertonie. Außerdem sollen bei Zeichen einer Flüssigkeitsretention symptomorientiert Diuretika gegeben werden (2-4).
Empagliflozin
Empagliflozin ist ein Inhibitor des renalen Natrium(Sodium)-Glukose-Cotransporters-2 (SGLT2), der seit 2014 zur Behandlung des Diabetes mellitus Typ 2 (T2DM) zugelassen ist. Bei Hyperglykämie bewirkt Empagliflozin eine verstärkte renale Glukoseausscheidung und damit eine insulinunabhängige Blutzuckersenkung. Empagliflozin erhielt 2021 außerdem eine Zulassung zur Behandlung erwachsener Patienten mit HFrEF und im März 2022 von Patienten mit HFpEF. Der genaue Wirkmechanismus bei Herzinsuffizienz ist noch nicht geklärt. Diskutiert werden neben der diuretischen Wirkung auch Auswirkungen auf den Myokardstoffwechsel und auf kardiale Ionenkanäle (5).
Studiendesign von EMPEROR-Preserved
Die Studie EMPEROR-Preserved wurde multizentrisch und doppelblind durchgeführt. Die Patienten (n = 5988) wurden im Verhältnis 1:1 auf eine einmal tägliche Gabe von Empagliflozin 10 mg oder Placebo randomisiert. Zusätzlich sah das Studienprotokoll in beiden Studienarmen eine individuell optimierte Begleittherapie vor. Der primäre Endpunkt war ein kombinierter Endpunkt aus kardiovaskulärem Tod oder Hospitalisierung aufgrund von Herzinsuffizienz. Die Studie wurde ereignisgesteuert nach 841 Ereignissen des primären Endpunkts beendet. Die Behandlungsdauer betrug im Median 23 Monate (6).
Vergleichbarkeit der Studienpopulation mit der Zielgruppe in der Versorgung
Umsetzung der Begleittherapie
Wirksamkeit
Empagliflozin hatte keinen Einfluss auf die Gesamtmortalität oder die kardiovaskuläre Mortalität. Hospitalisierungen aufgrund von Herzinsuffizienz wurden über den Behandlungszeitraum von 23 Monaten um absolut 3,2 % reduziert. Dieser Effekt ist von eher geringer klinischer Relevanz, zumal die Anzahl der Gesamthospitalisierungen nicht signifikant gesenkt wurde (Tabelle 1). Die gesundheitsbezogene Lebensqualität und der Gesundheitszustand wurden nicht beeinflusst. Auch die Häufigkeit von Myokardinfarkten und Schlaganfällen war in beiden Gruppen gleich.
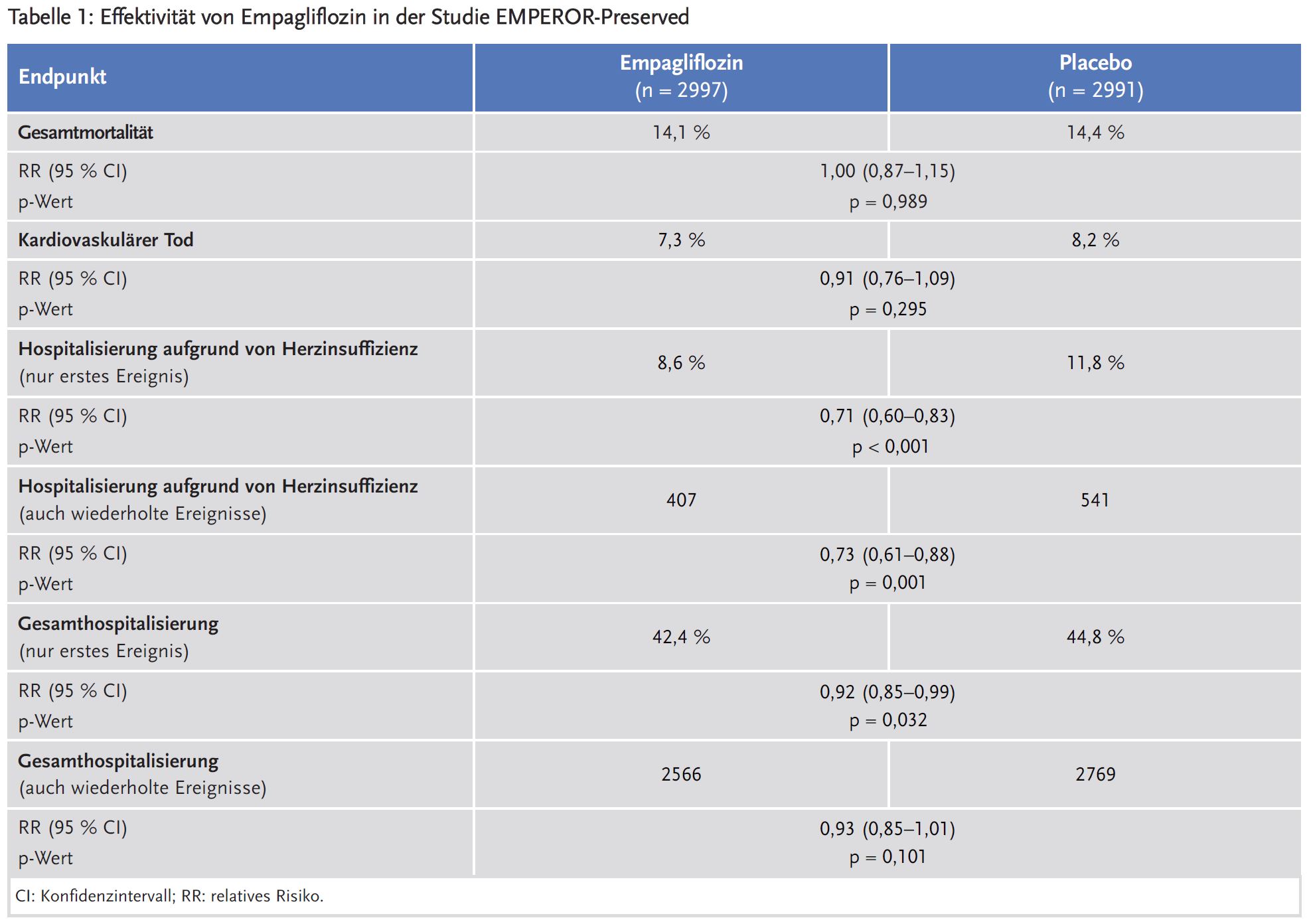
Subgruppenanalysen zeigten eine ähnliche Wirksamkeit von Empagliflozin bei Patienten mit und ohne T2DM oder chronische Nierenerkrankung. Mit zunehmender LVEF scheint sich insgesamt die Effektivität von Empagliflozin zu verringern. Die Ergebnisse sind jedoch je nach Kategorisierung der LVEF unterschiedlich. Es gibt Hinweise, dass die Gesamtmortalität bei NYHA III/IV unter Empagliflozin erhöht sein könnte, sowie Hinweise auf eine eventuell erhöhte Rate an Myokardinfarkten bei Frauen. Subgruppenanalysen legen außerdem nahe, dass mit MRA vorbehandelte Patienten deutlich weniger von Empagliflozin profitieren als Patienten ohne MRA-Therapie (Tabelle 2) (8).

Sicherheit
Unter Empagliflozin traten signifikant vermehrt Harnwegsinfektion (7,9 % vs. 6,1 %), Genitalinfektionen (2,2 % vs. 0,7 %), symptomatischer Hypotonus (6,6 % vs. 5,2 %) und allergische Hautreaktionen (2,6 % vs. 1,8 %) auf. Ketoazidosen waren selten und unter Empagliflozin nicht gehäuft (0,1 % in beiden Studienarmen).
Empagliflozin beeinflusste bei Patienten mit Symptomen einer Herzinsuffizienz und einer LVEF > 40 % nicht die Sterblichkeit. Herzinsuffizienzbedingte Hospitalisierungen wurden durch Empagliflozin reduziert, aber der Unterschied war gering. Die Gesamtzahl der Hospitalisierungen wurde nicht gesenkt und es wurde kein Effekt auf die Lebensqualität und den Gesundheitszustand der Patienten gezeigt. Es ist unklar, ob Empagliflozin auch bei leitliniengerechter Therapie der Herzinsuffizienz (medikamentöse Stufentherapie bei HFmrEF, adäquate Blutdruckeinstellung, individuell optimierte diuretische Therapie) und der Begleiterkrankungen (insbesondere bei kardiovaskulär vorerkrankten Patienten mit T2DM) zu einer Reduktion herzinsuffizienzbedingter Hospitalisierungen geführt hätte.
Die Autorin erklärt, keine Interessenkonflikte zu haben.