Empagliflozin (Jardiance®) (Herzinsuffizienz)
(frühe Nutzenbewertung)
In Kürze
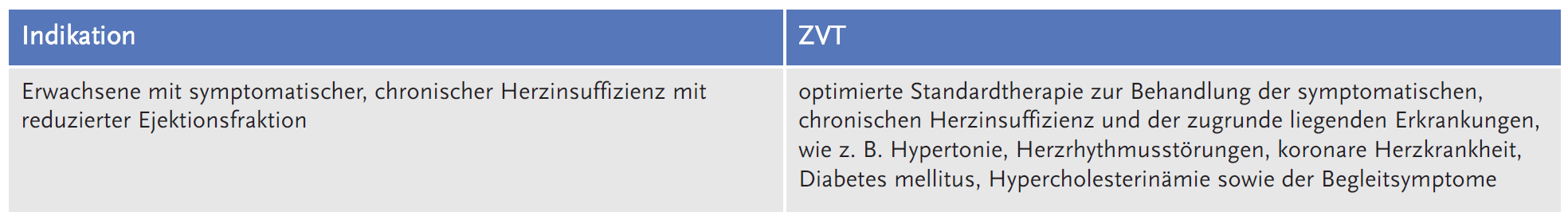
- Empagliflozin ist zugelassen zur Behandlung der symptomatischen, chronischen Herzinsuffizienz mit reduzierter Ejektionsfraktion bei erwachsenen Patienten.
- Das IQWiG sah einen Anhaltspunkt für einen nicht quantifizierbaren Zusatznutzen.
- Nach Einschätzung der AkdÄ bestand ein Anhaltspunkt für einen geringen Zusatznutzen.
- Der G-BA beschloss einen Anhaltspunkt für einen geringen Zusatznutzen.
Empagliflozin ist ein Inhibitor des renalen Natrium(Sodium)-Glukose-Cotransporters-2 (SGLT-2). Bei Hyperglykämie bewirkt Empagliflozin eine verstärkte renale Glukose-Ausscheidung und damit eine insulinunabhängige Blutzuckersenkung. Der Wirkmechanismus bei Herzinsuffizienz ist noch nicht abschließend geklärt. Im Vordergrund steht die mit der Glukosurie einhergehende natriuretische und diuretische Wirkung. Daneben werden auch Effekte auf den Myokardstoffwechsel, auf Ionenkanäle und Adipokine sowie auf das Entstehen einer Myokardfibrose diskutiert.
Der Gemeinsame Bundesausschuss (G-BA) legte die folgende Fragestellung fest und definierte dazu die zweckmäßige Vergleichstherapie (ZVT):
Vorgelegte Evidenz
Vom pharmazeutischen Unternehmer (pU) wurde die multizentrische, doppelblinde, randomisierte, kontrollierte Studie EMPEROR-Reduced (1) vorgelegt. Die Studie schloss 3730 Patienten mit symptomatischer Herzinsuffizienz und reduzierter (≤ 40 %) linksventrikulärer Ejektionsfraktion (LVEF) ein. Die Patienten wurden im Verhältnis 1:1 zur einmal täglichen Gabe von Empagliflozin 10 mg oder Placebo randomisiert, zusätzlich zu einer individuell optimierten Standardtherapie der Herzinsuffizienz. Die mediane Behandlungsdauer betrug in beiden Armen 16 Monate.
75 % der Patienten befanden sich zu Studienbeginn im NYHA(New York Heart Association)-Stadium II, knapp ein Viertel im NYHA-Stadium III. Patienten im NYHA-Stadium IV machten weniger als 1 % der Studienpopulation aus. Die Hälfte der Patienten wies einen Diabetes mellitus Typ 2 auf. Aufgrund strenger NT-proBNP (N-terminal pro-Brain Natriuretic Peptide) Schwellenwerte wurden 36 % der gescreenten Patienten von der Studienteilnahme ausgeschlossen. Der mediane NT-proBNP Wert lag bei etwa 1900 pg/ml.
Nahezu alle Patienten erhielten zu Studienbeginn eine Kombinationstherapie aus einem ACE(Angiotensin Converting Enzyme)-Hemmer bzw. ARB (Angiotensinrezeptorblocker), einem Betablocker und einem oder mehreren Diuretika. Etwa 70 % erhielten zusätzlich einen MRA (Mineralokortikoidrezeptor-Antagonisten). Die Gabe eines ARNI (Angiotensin-Rezeptor-Neprilysin-Inhibitor) erfolgte zu Studienbeginn bei 20 % der Patienten, bei weiteren 7 % wurde während der Studie die Therapie mit einem ARNI neu begonnen. Die Begleittherapie der Herzinsuffizienz veränderte sich im Studienverlauf bei 32 % der Patienten unter Empagliflozin und bei 39 % der Patienten unter Placebo.
Der primäre Endpunkt, die Kombination aus kardiovaskulärem Tod und Hospitalisierung wegen Herzinsuffizienz, zeigte einen signifikanten Unterschied zugunsten von Empagliflozin (19,4 % vs. 24,7 %; relatives Risiko (RR) 0,75 (95 % Konfidenzintervall [CI] 0,65–0,86; p < 0,001). Dieser Unterschied beruhte fast ausschließlich auf einer Reduktion herzinsuffizienzbedingter Hospitalisierungen (13,2 % vs. 18,3 %; RR 0,69; CI 0,59–0,81; p < 0,001). Weder die Gesamtmortalität noch die kardiovaskuläre Mortalität wurden durch Empagliflozin signifikant beeinflusst.
Der Interaktionstest für unterschiedliche Studienregionen war positiv: Bei Patienten in Europa zeigte sich nahezu kein Vorteil von Empagliflozin bezüglich herzinsuffizienzbedingter Hospitalisierungen (14,5 % vs. 15,2 %). Gemäß weiterer Subgruppenanalysen profitierten Patienten mit NYHA II signifikant stärker von Empagliflozin als Patienten mit NYHA III/IV (RR 0,59 vs. 0,89).
Genitalinfektionen waren unter Empagliflozin signifikant gehäuft (1,7 % vs. 0,6 %). Symptome von Hypotonie und Volumenmangel (einschließlich Präsynkope/Synkope und Stürze) traten in beiden Studienarmen etwa gleich häufig auf. Im Studienverlauf ereigneten sich keine Fälle von Ketoazidose. Relevant, da potenziell lebensbedrohlich, erscheint die signifikant höhere Rate an ventrikulären Tachykardien unter Empagliflozin (3,0 % vs. 2,0 %). Bei einem Vergleich mit anderen Vertretern dieser Wirkstoffklasse steht dieses Ergebnis im Widerspruch zu der Studie DAPA-HF (2), in welcher unter Dapagliflozin bei einem ähnlichen Patientenkollektiv das Risiko für ventrikuläre Tachykardien numerisch reduziert war (1,9 % vs. 2,7 %, p = 0,055).
Dossierbewertung des IQWiG
Das IQWiG (3) kritisiert die angewandte Vergleichstherapie in der Studie EMPEROR-Reduced und bezweifelt außerdem die Übertragbarkeit der Ergebnisse auf die Zielpopulation:
- Nach Einschätzung des IQWiG wurde die ZVT nur eingeschränkt umgesetzt, da bei 65 % der Patienten im Studienverlauf keinerlei Anpassung der Herzinsuffizienztherapie erfolgte. Zudem bemängelt das IQWiG unter Bezugnahme auf die NVL Herzinsuffizienz (4) den geringen Einsatz von ARNI.
- Durch die NT-proBNP-Schwellenwerte bestand eine hohe Selektion der Studienteilnehmer. Laut IQWiG ist unklar, ob sich die beobachteten Effekte auf Patienten mit Herzinsuffizienz übertragen lassen, wenn diese keine zusätzlichen prognostisch ungünstigen Risikofaktoren aufweisen.
Das IQWiG sieht deshalb lediglich einen Anhaltspunkt für einen nicht quantifizierbaren Zusatznutzen von Empagliflozin.
Der G-BA beauftragte das IQWiG mit einer Neubewertung des kombinierten Endpunktes „renale Morbidität“, da die Einzelkomponente „Reduktion der eGFR um ≥ 40 %“ nicht zwangsläufig patientenrelevant sei. Hierfür legte der pU Daten zu einem neu operationalisierten Endpunkt „renale Morbidität“ vor, der die Komponente „relative Reduktion der eGFR um ≥ 50 %“ beinhaltete. Bei hohen Ausgangswerten der eGFR in der Studie EMPEROR-Reduced (median 62 ml/min) erscheint allerdings auch diese Einzelkomponente in ihrem Schweregrad nicht vergleichbar mit den übrigen Komponenten des Endpunktes, wie beispielsweise dem Beginn einer chronischen Dialyse (5).
Stellungnahme der AkdÄ
Aus Sicht der AkdÄ (6) wurde die Basistherapie der Herzinsuffizienz insgesamt ausreichend umgesetzt. Gewisse Unsicherheiten ergeben sich dadurch, dass die Gründe für die Nichtbehandlung mit einem MRA nicht beschrieben sind und keine Angaben zu den Dosierungen der Medikation vorliegen. Die Eskalation mit ARNI erscheint in Hinblick auf die hohe Anzahl gering symptomatischer Patienten (75 % der Patienten mit NYHA II) in einem Maße umgesetzt, das der deutschen Versorgungsrealität entspricht.
Gesamtmortalität und kardiovaskuläre Mortalität wurden durch Empagliflozin nicht beeinflusst. Aus Sicht der AkdÄ ist die gezeigte Reduktion herzinsuffizienzbedingter Hospitalisierungen klinisch relevant, aber von moderatem Ausmaß. Bei gleichgerichtetem Effektschätzer ist eine separate Bewertung nach NYHA-Klasse nicht sinnvoll. In der Gesamtpopulation besteht nach Einschätzung der AkdÄ ein geringer Zusatznutzen von Empagliflozin.
Die Aussagesicherheit der Studie EMPEROR-Reduced ist eingeschränkt durch Unsicherheiten bezüglich der Übertragbarkeit der Studienergebnisse (hohe Selektion durch strenge NT-proBNP-Schwellenwerte, geringe Effektivität bei europäischen Patienten in Subgruppenanalysen) und der Umsetzung der Begleittherapie (keine Angaben zu den Dosierungen, keine Begründung der Nichtbehandlung mit MRA oder ARNI). Aus Sicht der AkdÄ besteht deshalb lediglich ein Anhaltspunkt für einen geringen Zusatznutzen.
Beschluss des G-BA
Der G-BA (7) folgt der Einschätzung des IQWiG, den Endpunkt „renale Morbidität“ auch in seiner neuen Operationalisierung nicht zur Nutzenbewertung heranzuziehen. Insgesamt schätzt der G-BA das Ausmaß des Zusatznutzens als gering ein. Die Aussagesicherheit wird aus Sicht des G-BA insbesondere durch die geforderten Einschlusskriterien mit stark erhöhten NT-proBNP-Werten eingeschränkt. Die Effekte für die Gesamtpopulation sind laut G-BA nicht abschließend beurteilbar, da bezüglich der Gesamtrate von schwerwiegenden unerwünschten Ereignissen und dem Auftreten von Vorhofflimmern nur für Patienten der NYHA-Klasse II ein Vorteil bestand. Außerdem bleiben – trotz hinreichender Annäherung an die ZVT – aus Sicht des G-BA Unsicherheiten, inwiefern alle Optimierungsmöglichkeiten der Herzinsuffizienztherapie ausgeschöpft wurden. Der G-BA beschließt deshalb einen Anhaltspunkt für einen geringen Zusatznutzen (Tabelle 1).

Literatur
- Packer M, Anker SD, Butler J et al.: Cardiovascular and renal outcomes with empagliflozin in heart failure. N Engl J Med 2020; 383: 1413-1424.
- McMurray JJV, Solomon SD, Inzucchi SE et al.: Dapagliflozin in patients with heart failure and reduced ejection fraction. N Engl J Med 2019; 381: 1995-2008.
- IQWiG Dossierbewertung: www.g-ba.de/downloads/92-975-4933/2021-07-15_Nutzenbewertung-IQWiG_Empagliflozin_D-704.pdf.
- Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V. (AWMF): Nationale Versorgungsleitlinie: Chronische Herzinsuffizienz – Langfassung: https://www.leitlinien.de/themen/herzinsuffizienz/pdf/herzinsuffizienz-3aufl-vers3.pdf. AWMF-Reg-Nr.: nvl-006. 3. Auflage, Version 3; ÄZQ 2021.
- IQWiG Dossierbewertung, Addendum: www.g-ba.de/downloads/92-975-5166/2022-01-06_Addendum-IQWiG_Empagliflozin_D-704.pdf.
- Stellungnahme der AkdÄ: www.akdae.de/fileadmin/user_upload/akdae/Stellungnahmen/AMNOG/A-Z/Empagliflozin/Empagliflozin-IE.pdf.
- G-BA: Tragende Gründe: www.g-ba.de/downloads/40-268-8161/2022-01-06_AM-RL-XII_Empagliflozin_D-704_TrG.pdf.
„Neue Arzneimittel“ ist eine Information der Arzneimittelkommission der deutschen Ärzteschaft (AkdÄ) zu neu zugelassenen Arzneimitteln oder zu neu zugelassenen Indikationen. Ziel ist es, den Ärzten zeitnah Informationen zu diesen Arzneimitteln zur Verfügung zu stellen, zunächst bei Markteinführung sowie nach der frühen Nutzenbewertung durch den Gemeinsamen Bundesausschuss (G-BA) (§ 35a Absatz 1 SGB V). „Neue Arzneimittel“ bei Markteinführung enthält Informationen basierend auf dem Europäischen Öffentlichen Bewertungsbericht (EPAR) der Europäischen Arzneimittel-Agentur (EMA) sowie weiteren bei Markteinführung vorliegenden Daten aus klinischen Studien. Nach Abschluss der frühen Nutzenbewertung wird der Zusatznutzen des neuen Arzneimittels und seine therapeutische Bedeutung auf der Basis der Dossierbewertung des IQWiG, der Stellungnahme der AkdÄ und des Beschlusses des G-BA im Rahmen der frühen Nutzenbewertung dargestellt („Update – Neue Arzneimittel“).
vorab online
Dieser Artikel wurde am 2. Februar 2022 vorab online veröffentlicht.
