Warum Antidepressiva-Studien scheitern: Zunehmender Placeboeffekt oder abnehmende Wirksamkeit?
Why antidepressants studies fail: increasing placebo effect or decreasing efficacy?
Zusammenfassung
In ungefähr jeder zweiten klinischen Studie schneiden Antidepressiva nicht signifikant besser ab als Placebo. Antidepressiva-Befürworter führen als Begründung hierfür Analysen an, die eine Zunahme der Placeboresponse in den letzten Jahrzehnten zeigen. Eine aktuelle systematische Übersichtsarbeit kommt aber zu dem Ergebnis, dass die Placeboresponse seit 1991 nicht angestiegen ist. Die scheinbare Zunahme ist auf Veränderungen in der Studiendurchführung, wie längere Studiendauern, zurückzuführen. Das häufigere Scheitern von Studien hängt möglicherweise auch damit zusammen, dass früher überwiegend trizyklische Antidepressiva untersucht wurden, heute hingegen selektive Antidepressiva.
Abstract
Every second clinical study shows no better performance of antidepressants than placebo. Supporters of antidepressants state that analyses show an augmentation of placebo response in the last decades. But an actual review now shows constant placebo response rates since 1991. The seeming increase is caused by alteration of the design of the studies, especially longer duration of the observation period. Another possible explanation of this failure of newer studies might be that earlier studies have been done predominantly with tricyclic antidepressants whereas nowadays selective antidepressants are investigated.
Die Verschreibung von Antidepressiva hat sich in den letzten 20 Jahren in Deutschland verfünffacht (1). In den USA werden sie von 11 % der Bevölkerung regelmäßig eingenommen (2).
Dies scheint für eine überzeugende Wirksamkeit zu sprechen. Und auf den ersten Blick scheint auch die Studienlage dies zu bestätigen: Betrachtet man ausschließlich die publizierten Studien, so konnten 94 % der in den USA zwischen 1987 und 2004 registrierten Studien eine Überlegenheit der Antidepressiva gegenüber Placebokontrollen zeigen. Bezieht man allerdings die unpublizierten Studien mit ein, so sinkt dieser Anteil auf gerade einmal 51 % (3).
Wie begründen Antidepressiva-Befürworter die fehlende antidepressive Überlegenheit? Ein sehr häufig angeführtes Argument lautet: „Es gibt deutliche Hinweise dafür, dass die Placeboresponse in diesen Studien über die letzten Jahrzehnte zugenommen und damit die Wahrscheinlichkeit, einen Unterschied zwischen Placebo und Verum zu finden, abgenommen hat.“ (4). Nicht die Antidepressiva sind also schwach wirksam, sondern die Placebos werden immer besser, sodass eine antidepressive Überlegenheit der Medikamente nur schwer zu demonstrieren ist?
Tatsächlich wurde in mehreren Studien eine hohe positive Korrelation zwischen der Jahreszahl der Publikation und der Placeboresponse-Rate gefunden (5;6) (Abbildung 1).
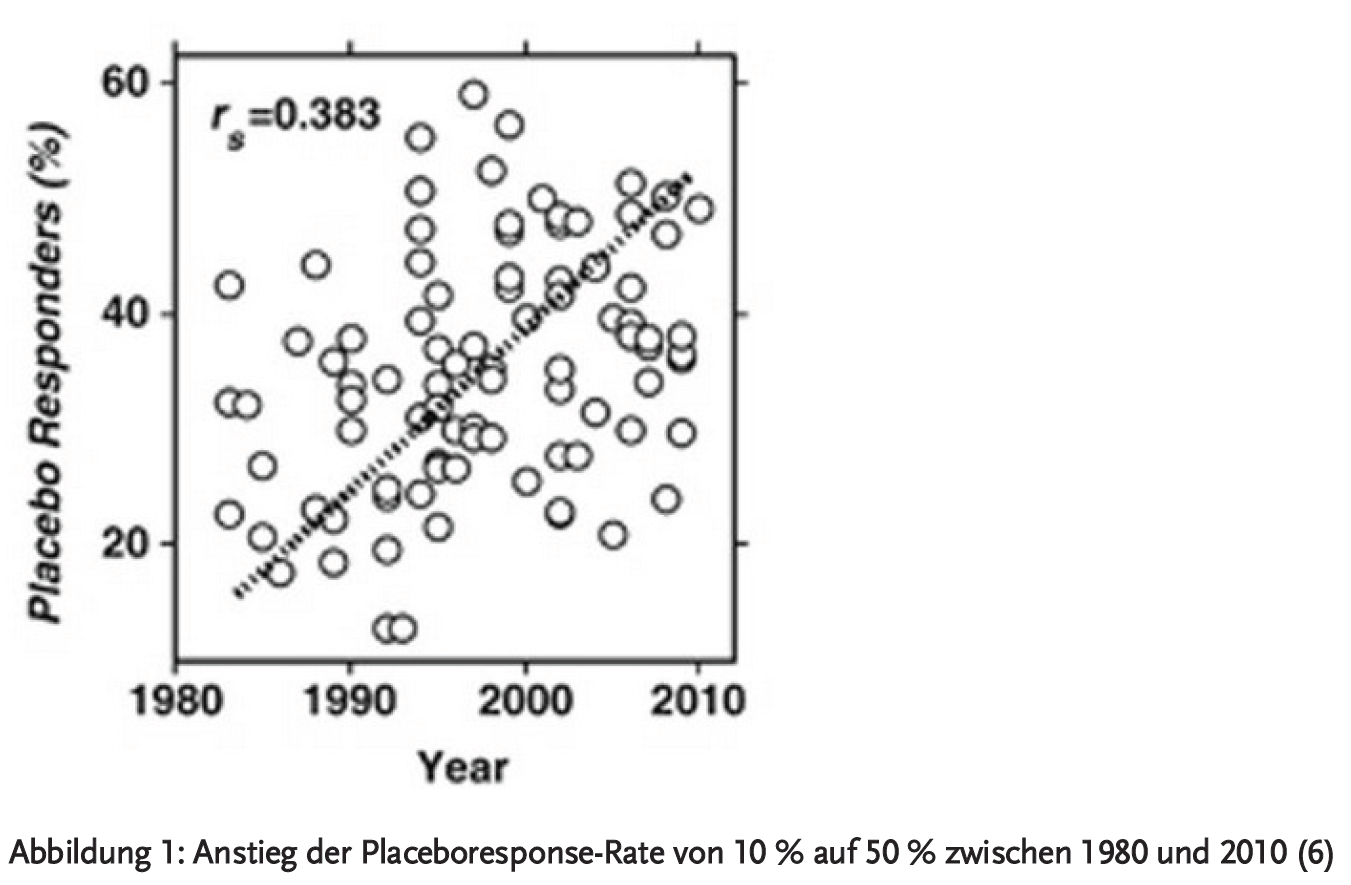
Für dieses auf den ersten Blick irritierende Ergebnis wurden verschiedene Gründe vermutet. So hat die Anzahl der Untersuchungen und Kontakte, Interviews, Kontrolluntersuchungen und Fragebögen in klinischen Studien über die Jahre kontinuierlich zugenommen. Der gestiegene Aufwand bedeutet für die Patienten ein höheres Maß an Zuwendung und Aufmerksamkeit, was sich positiv auf die Besserung der depressiven Symptomatik auswirken könnte, auch in den Placebogruppen. Ferner wurde diskutiert, dass die moderne, ätiologiefreie und rein deskriptive Diagnostik der Depression nach ICD-10, DSM-IV oder DSM-5 zu einem zu-nehmenden Einschluss von Patienten mit leichten oder fraglichen Depressionen führt, die nach den älteren Kriterien gar keine medikamentös behandlungsgeeigneten Fälle waren.
2016 veröffentlichten Furukawa et al. (7) ein systematisches Review in Lancet Psychiatry, um diesen vermeintlichen Zusammenhang zwischen Placeboresponse-Rate und Publikationsjahr zu prüfen, indem sie verschiedene Patienten- und Studiencharakteristika in die Analyse mit einbezogen. Sie schlossen 252 sowohl publizierte als auch unpublizierte Studien ein, in denen Antidepressiva gegen Placebokontrollen getestet wurden. Zentrales Ergebnis ihrer Studie ist, dass nicht das Publikationsjahr den entscheidenden Einfluss auf die Placeboresponse-Rate hat, sondern Faktoren wie die Studiendauer und die Anzahl der beteiligten Studienzentren: Studien mit längerer Studiendauer und vielen beteiligten Studienzentren konnten im Schnitt größere Placeboeffekte messen. Zugleich nahmen Studiendauer und Anzahl der Studienzentren im Laufe der Jahre immer weiter zu. Bezieht man diese Faktoren also in die statistische Analyse mit ein, liegen die durchschnittlichen Placeboresponse-Raten seit 1991 durchgehend im Bereich von 35–40 % (7) (Abbildung 2).
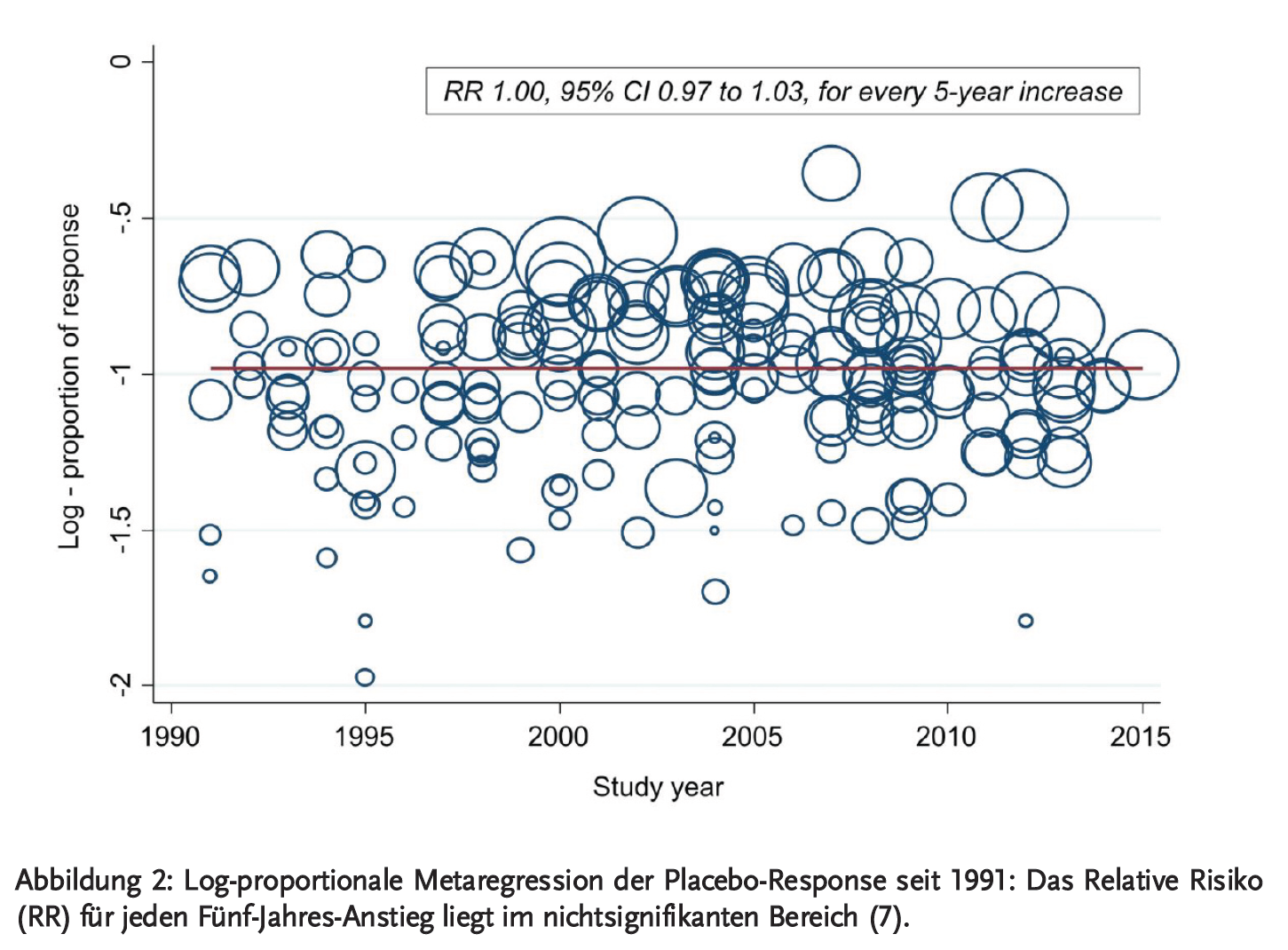
Die hohe Zahl der gescheiterten Antidepressiva-Studien gründet also nicht auf einem wachsenden Placeboeffekt, wie manche Pharmainteressenten es nahelegen möchten, sondern spricht eher für eine niedrige Wirksamkeit der getesteten antidepressiven Medikamente.
Eine weitere, kürzlich erschienene systematische Analyse von insgesamt 85 kontrollierten klinischen Studien mit über 23.000 Patienten kam ohne Korrektur für Studiendauer und ähnliche Parameter erneut zu dem Ergebnis einer Zunahme der Placebo-Wirksamkeit seit 1987 (8). Die Antidepressiva-Wirksamkeit stieg jedoch in gleichem Umfang an, sodass die Differenz zwischen Antidepressiva und Placebo (ausgedrückt als Effektstärke) konstant blieb (Abbildung 3). Auch nach dieser Analyse kann das häufigere Scheitern der Studien nicht auf die Veränderung der Placeboresponse zurückgeführt werden. Vielmehr stützt die Untersuchung die Annahme, dass die Veränderungen in der Studiendurchführung die eigentliche Ursache der steigenden Ansprechraten sind, die sich dementsprechend in allen Studienarmen auswirken.
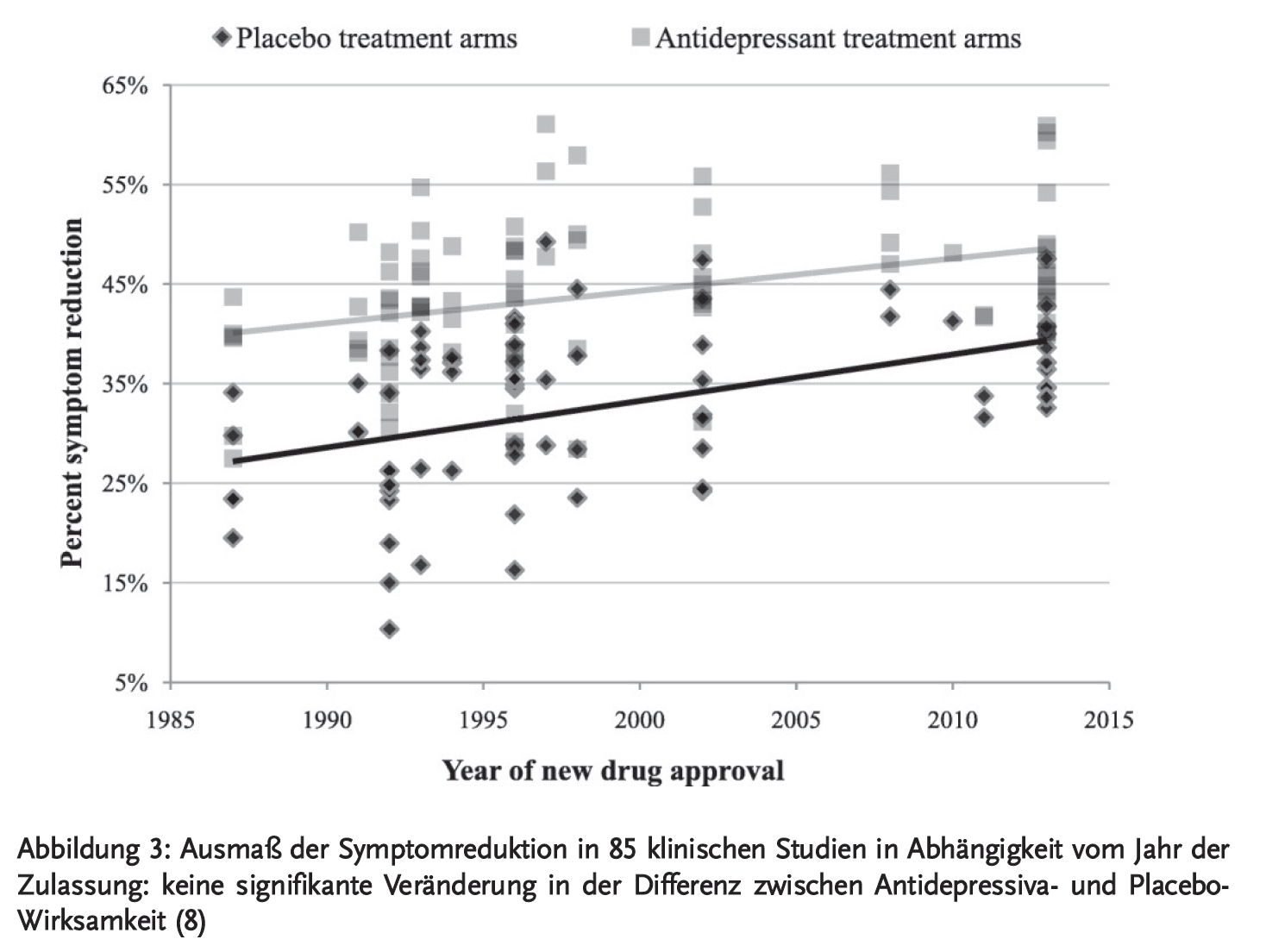
Eine mögliche Erklärung, warum die Antidepressiva in neueren Studien häufig keine Überlegenheit gegenüber Placebo mehr zeigen, kann die Art der getesteten Substanzen liefern: Während in den 1970er und 80er Jahren vor allem der Effekt der trizyklischen Antidepressiva (TZA), beispielsweise Amitriptylin, geprüft wurde, werden in den neueren Studien unter anderem Serotoninwiederaufnahmehemmer (SSRI) untersucht. In einer großen Metaanalyse aus dem Jahr 2012 (über 10.000 eingeschlossene Patienten) zeigte Amitriptylin eine größere Wirksamkeit als SSRI, und bei hospitalisierten Patientinnen und Patienten waren generell TZA effektiver als SSRI (9). Auch in einer gerade publizierten Netzwerk-Metaanalyse mit über 116.000 Patienten lag Amitriptylin mit Blick auf die Wirksamkeit unter den 21 untersuchten Antidepressiva auf Platz 1 (10).
Fazit für die Praxis
Wir brauchen innovative neue antidepressive Substanzen, die eine zuverlässige Überlegenheit gegenüber Placebokontrollen zeigen (11). Bis dahin sollte die geringe Wirksamkeit der Antidepressiva klar benannt und nicht mit anderen vermeintlichen Einflussgrößen verschleiert werden.
Interessenkonflikte
Ein Interessenkonflikt wird vom Autor verneint.
Literatur
- Bschor T, Kilarski LL: Are antidepressants effective? A debate on their efficacy for the treatment of major depression in adults. Expert Rev Neurother 2016; 16: 367-374.
- Pratt LA et al.: Antidepressant use in persons aged 12 and over: United States, 2005-2008. NCHS Data Brief 2011: 1-8.
- Turner EH et al.: Selective publication of antidepressant trials and its influence on apparent efficacy. N Engl J Med 2008; 358: 252-260.
- Volz HP: Hat die Psychopharmakotherapie noch eine Zukunft? 2013. DNP – Der Neurologe und Psychiater 2013; 14: 3-4.
- Walsh BT, Seidman SN, Sysko R, Gould M: Placebo response in studies of major depression: variable, substantial, and growing. JAMA 2002; 287: 1840-1847.
- Undurraga J, Baldessarini RJ: Randomized, placebo-controlled trials of antidepressants for acute major depression: thirty-year meta-analytic review. Neuropsychopharmacology 2012; 37: 851-864.
- Furukawa TA et al.: Placebo response rates in antidepressant trials: a systematic review of published and unpublished double-blind randomised controlled studies. Lancet Psychiatry 2016; 3: 1059-1066.
- Khan A, Fahl Mar K, Faucett J, Khan Schilling S, Brown WA: Has the rising placebo response impacted antidepressant clinical trial outcome? Data from the US Food and Drug Administration 1987-2013. World Psychiatry 2017; 16: 181-192.
- Anderson IM: Selective serotonin reuptake inhibitors versus tricyclic antidepressants: a meta-analysis of efficacy and tolerability. J Affect Disord 2000; 58: 19-36.
- Cipriani A, Furukawa TA, Salanti G et al.: Comparative efficacy and acceptability of 21 antidepressant drugs for the acute treatment of adults with major depressive disorder: a systematic review and network meta-analysis. Lancet 2018; 391: 1357-1366.
- Bschor T: 66 Jahre moderne Psychopharmakotherapie. Das Gründerjahrzehnt und der heutige (Still-)Stand. Nervenheilkunde 2015; 9: 710-714.
vorab online
Dieser Artikel wurde am 17. September 2018 vorab online veröffentlicht.
