Alles Cipro? Unkomplizierte Harnwegsinfektionen werden heute anders behandelt
Zunehmende Probleme mit Resistenzentwicklungen haben zu neuen Empfehlungen (1-11) zur Therapie unkomplizierter Harnwegsinfektionen geführt. Die Zeiten, in denen sehr häufig mit Ciprofloxacin behandelt wurde und nur die Therapiedauer unterschiedlich war, sind endgültig vorbei.
Definition der unkomplizierten Harnwegsinfektion
In der ursprünglichen Definition unkomplizierter Harnwegsinfektionen (HWI) waren nur prämenopausale gesunde Frauen ohne Schwangerschaft, ohne urologische Anomalien, Nierenfunktionsstörungen oder Begleiterkrankungen eingeschlossen (6).
In Europa hat sich in letzter Zeit eine praxisorientierte erweiterte Bestimmung des Begriffes durchgesetzt, die zusätzlich auch gesunde schwangere Frauen, Frauen in der Postmenopause, jüngere Männer und Patienten mit Diabetes und stabiler Stoffwechsellage einbezieht (12). Unkomplizierte HWI werden weiter unterteilt in untere (Zystitis; ZY) und obere HWI (Pyelonephritis; PY). Symptome der unteren HWI sind Dysurie, imperativer Harndrang, Pollakisurie, Schmerzen oberhalb der Symphyse. 95 % aller Patientinnen mit einer HWI haben mindestens eines dieser Symptome. Patienten mit oberer HWI klagen über Flankenschmerzen, klopfschmerzhaftes Nierenlager und/oder Temperatur > 38°C, Übelkeit, Erbrechen. Diese Einteilung nach Symptomen lässt zwar keine zwingenden Rückschlüsse auf die Lokalisation der Infektion zu, ist aber dennoch wichtig für die Auswahl der Antibiotika-Wirkstoffgruppe.
Bei Frauen muss differenzialdiagnostisch an eine Urethritis, eine Vaginitis, eine Salpingitis oder eine Adnexitis gedacht werden. Bei Männern spielt vor allen Dingen die Prostatitis als Differenzialdiagnose eine Rolle.
Häufigkeit und Risikofaktoren der „unkomplizierten HWI“
Junge Frauen im Teenager-Alter erleiden 0,7 HWI pro Jahr mit einem Rezidivrisiko von 25 % innerhalb von sechs Monaten. Postmenopausale Frauen bekommen nur noch 0,07 HWI pro Jahr. Risikofaktoren für HWI sind Geschlechtsverkehr, die Verwendung von Spermiziden, ein vorangegangener Harnwegsinfekt, ein neuer Sexualpartner im letzten Jahr und weibliche Verwandte 1. Grades mit HWI.
Asymptomatische Bakteriurie
Bei unteren HWI ist von der symptomatischen Infektion eine asymptomatische Bakteriurie abzugrenzen, die nur in zwei Ausnahmefällen einer antibiotischen Behandlung bedarf:
- Bei Schwangeren, da in bis zu 30 % der Fälle eine Pyelonephritis folgt und dieses Risiko um 77 % gesenkt werden kann. Am Ende des ersten Trimenons wird daher regelhaft ein Urinscreening durchgeführt. Eine asymptomatische Bakteriurie gilt dann als gesichert, wenn in zwei aufeinanderfolgenden Urinproben derselbe Keim mit der Zahl von mindestens 105 gefunden wird.
- Vor urologischen, schleimhautschädigenden Eingriffen: Keinesfalls sollten postmenopausale Frauen mit asymptomatischer Bakteriurie, also nur aufgrund von Urinbefunden, antibiotisch behandelt werden (13).
Diagnostik
Urinstreifentest: Der Nachweis von Leukozyten oder Nitrit hat eine hohe Sensitivität, erlaubt aber keinen Ausschluss bei negativem Ergebnis und ergibt auch nur gemeinsam mit Symptomen die Diagnose eines HWI.
Urinkultur: Nimmt man die signifikante Bakteriurie (also 105 Keime) als Grenze (14;15), werden 30–50 % der Zystitiden übersehen. In 75−95 % wachsen E. coli. Enterokokken und Streptokokken sind oft eine Kontamination, der Nachweis von drei und mehr bakteriellen Spezies immer.
Eintauchnährböden: Koloniezahlen < 104 sind mit 24-stündiger Inkubation nicht sicher nachweisbar.
Urinmikroskopie: Ausschluss eines HWI möglich bei fehlendem Nachweis von Bakterien und Leukozyten, ist aber zeitaufwändig.
Als Erreger sind in 70−80 % der Urinproben E. coli nachweisbar; der Nachweis von anderen Enterobakterien wie Proteus spp. oder Klebsiella spp., von Staphylokokken und anderen Erregern inkl. Hefepilzen liegt im einstelligen Prozentbereich und unterscheidet sich kaum zwischen Zystitis und Pyelonephritis bei unkomplizierten HWI (1-3).
Bei einer Zystitis ist neben der Anamnese und körperlichen Untersuchung eine weitere Diagnostik nicht zwingend notwendig, beim Rezidiv sind jedoch zumindest ein Urinstreifentest und eine Urinkultur obligat und bei einer Pyelonephritis sollte zusätzlich eine Sonografie durchgeführt werden.
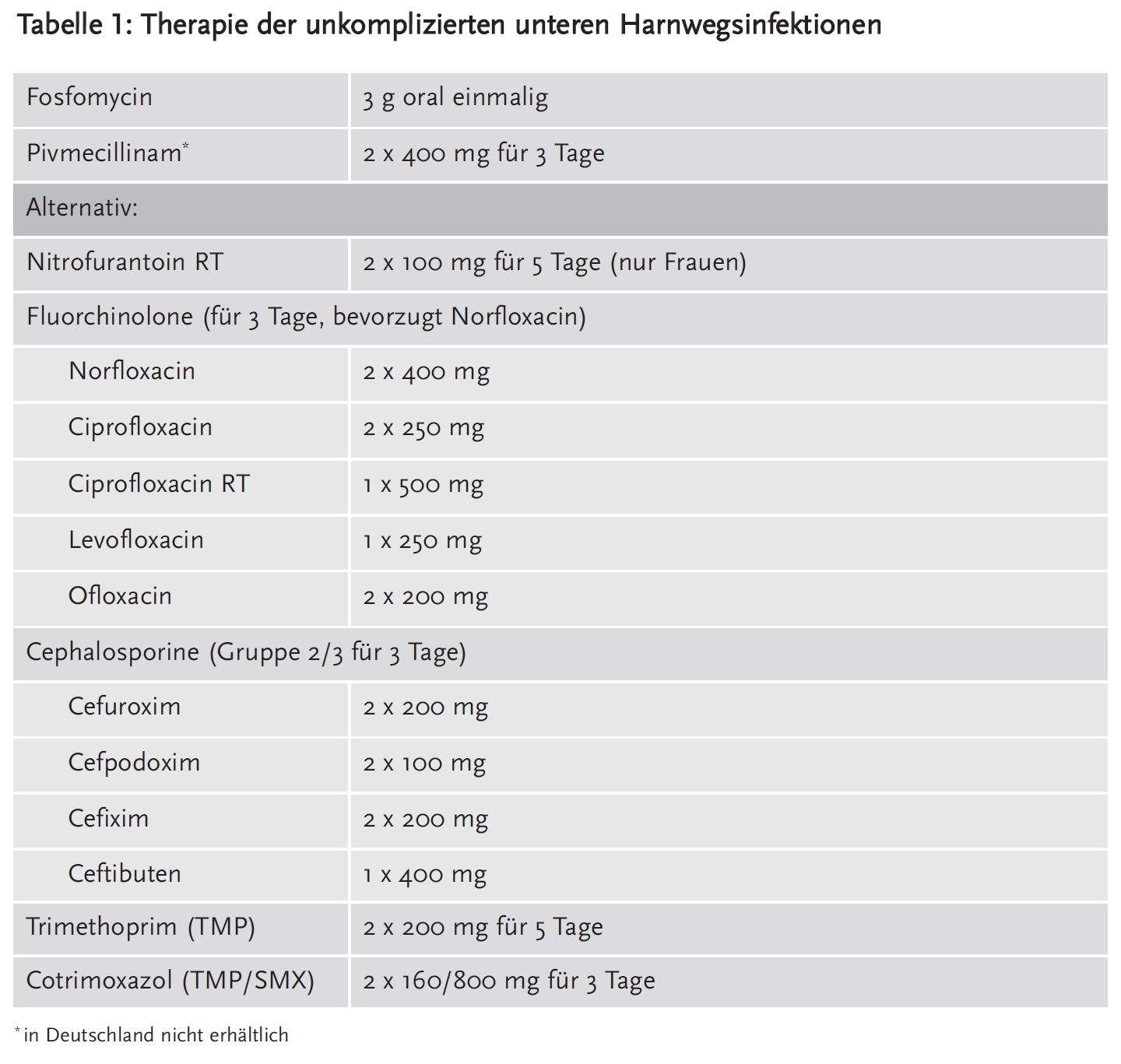
Therapie der unkomplizierten HWI
Untere HWI (Zystitis)
War früher die Kurzzeittherapie mit Ciprofloxacin oder Cotrimoxazol für ein bis drei Tage Standard, so wird dies jetzt unter zunehmenden Resistenzentwicklungen differenzierter gesehen.
30−50 % aller unteren HWI heilen spontan innerhalb einer Woche aus, nur in 2 % der Fälle ist ein Aufsteigen der Erreger und somit eine Pyelonephritis zu befürchten. Daher sieht die Deutsche Gesellschaft für Allgemeinmedizin (DEGAM) in den ersten Tagen ein abwartendes Verhalten mit Steigerung der Trinkmenge als eine Option (16). Dagegen spricht jedoch die rasche Linderung der oft stark belastenden Symptome bei adäquater antibiotischer Therapie.
Antibiotika, gegen die Erreger in mehr als 20 % der Fälle resistent sind, sollten bis auf Weiteres nicht zur kalkulierten Antibiotikatherapie der Zystitis eingesetzt werden: Somit scheiden Amoxicillin und Cotrimoxazol (TMP/SMX) bzw. Trimethoprim (TMP) aus. Unter Kenntnis der aktuellen, lokalen Resistenzlage wäre laut DEGAM noch die Gabe von Trimethoprim möglich. In eigenen Untersuchungen zur Versorgungsforschung geht die DEGAM von einer deutlich geringeren Resistenzrate gegen TMP aus und empfiehlt es daher noch mit zur Erstlinientherapie auch ohne vorherige Testung. Gyrasehemmer und Cephalosporine sind wegen der rasch zunehmenden Resistenzen für obere und komplizierte HWI reserviert.
Somit kommen auch ältere Antibiotika wieder zum Einsatz: Nitrofurantoin 2 x 100 mg für fünf Tage oder einmalig Fosfomycin-Trometamol 3 g. Sollten Cotrimoxazol oder besser noch Trimethoprim eine Option sein, wird die Therapie mit 2 x 160/800 mg bzw. 2 x 200 mg für drei Tage empfohlen.
Dabei muss bedacht werden, dass Nitrofurantoin eine klare Zulassungsbeschränkung besitzt: Es darf nur eingesetzt werden, wenn effektivere und risikoärmere Antibiotika nicht einsetzbar sind. Außerdem darf es in Deutschland nur oberhalb einer glomerulären Filtrationsrate (GFR) von 60 ml/min verordnet werden. Das National Institute for Health and Care Excellence (NICE) erlaubt die Gabe bis zu einer GFR von 45 ml/min und bei multiresistenten Erregern für drei bis sieben Tage auch bei einer GFR bis 30 ml/min. Auch sollte zudem vor der Verordnung von Nitrofurantoin die Leberfunktion des Patienten überprüft werden, da bei Störungen dieser Funktion mit erheblichen Nebenwirkungen zu rechnen ist. Ein weiteres Risiko bei der Gabe von Nitrofurantoin ist das Auftreten interstitieller Pneumonien oder Lungenfibrosen. Somit bleibt eigentlich nur Fosfomycin-Trometamol zur Ersttherapie dieser Indikation (unkomplizierte Zystitis) übrig, dieses ist aber gelegentlich wegen gastrointestinaler Nebenwirkungen schlecht verträglich. Unterhalb einer GFR von 20 ml/min darf es laut Fachinformation nicht mehr eingesetzt werden. Nitrofurantoin und Fosfomycin-Trometamol sind auch weitgehend wirkungslos bei systemischen Infektionen, das heißt sie sollten bei oberen HWI oder bei Männern (Prostatitis s. u.) nicht angewendet werden.
Nitroxolin wird ebenfalls zur Zeit einer kritischen Überprüfung unterzogen, ob es auch zur Erstlinientherapie gegeben werden kann (17). Leider muss es dreimal täglich gegeben werden.
Als Alternative werden Cephalosporine der zweiten (z. B. Cefuroxim) oder dritten Generation (z. B. Cefpodoxim, Cefixim, Ceftibuten) oral (18), insbesondere bei einem Rezidiv innerhalb von ein bis zwei Wochen, oder Gyrasehemmer empfohlen. Bei einem Rezidiv dieser HWI (innerhalb von sechs Monaten) sollten andere Erstempfehlungen gelten.
Obere HWI (Pyelonephritis)
Für die Therapie der leichten und/oder moderaten Verlaufsform unkomplizierter oberer HWI werden Ciprofloxacin oder Levofloxacin für sieben bis zehn Tage oder als 2. Wahl und klinisch gleicher Wirksamkeit Cefpodoxim oder Ceftibuten für zehn Tage empfohlen. Auch hier kann bei ausgetestetem Erreger eine Behandlung mit Cotrimoxazol oder Amoxicillin/Clavulansäure erwogen werden, dann jedoch über 14 Tage.
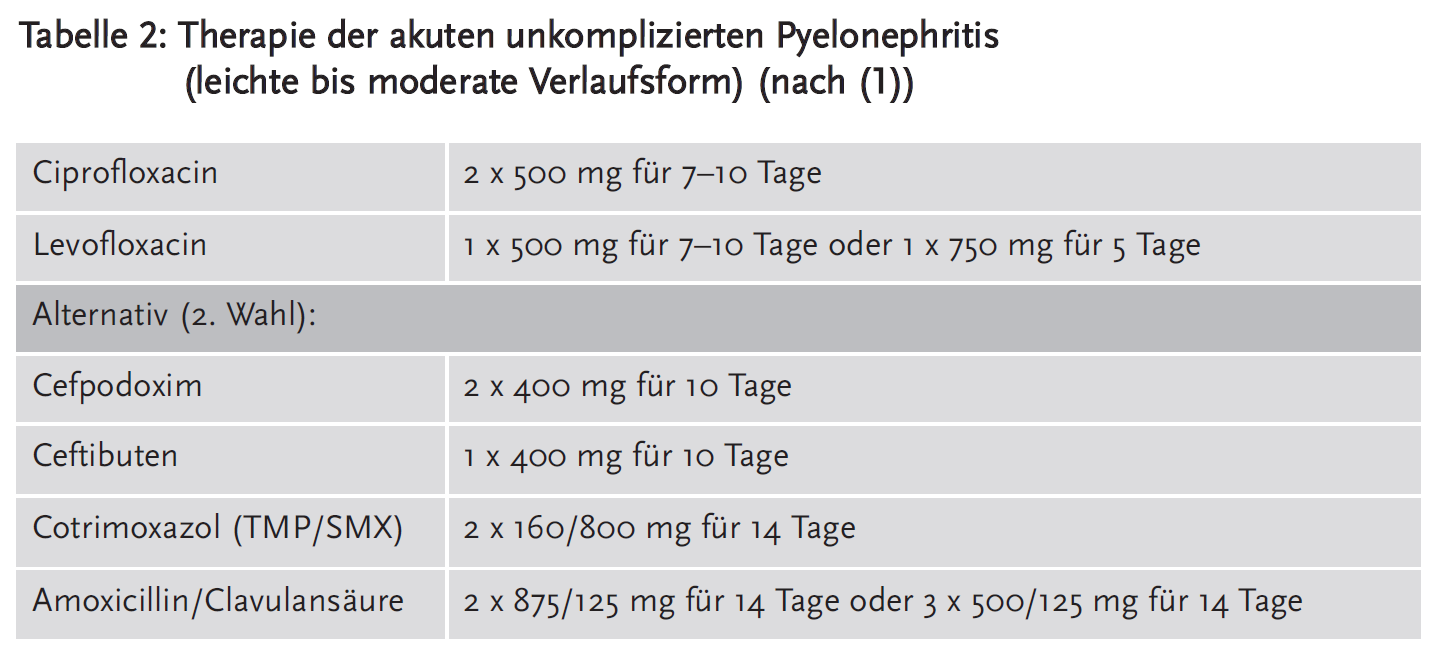
Bei der schweren Verlaufsform sollten ebenfalls Ciprofloxacin oder Levofloxacin an erster Stelle eingesetzt werden, an 2. Stelle gefolgt von Cephalosporinen der 3. Generation; Betalactamase-Inhibitor-Kombinationen, Aminoglykoside oder Carbapeneme sollten allerdings zunächst parenteral für sieben bis vierzehn Tage appliziert werden. Gutes Ansprechen und bekannte, empfindliche Erreger vorausgesetzt, kann bei möglicher Sequenztherapie auf orale Applikation umgestellt werden.

Besondere Indikationen
Rezidivierende HWI
Rezidivierende HWI liegen bei mehr als zwei symptomatischen Infektionen pro Halbjahr oder mehr als drei symptomatischen Infektionen pro Jahr vor (6;19). Als vorbeugend wirksame Verhaltensregeln gelten (ohne mögliche Wertung) die folgenden Maßnahmen:
- regelmäßig viel trinken (z. B. 2–3 l/d),
- Analhygiene,
- Vermeidung übertriebener Genitalhygiene,
- sexuelle Enthaltsamkeit,
- Miktion nach Koitus,
- Vermeidung von Spermiziden,
- eventuell Einsatz topischer Östrogene postmenopausal.
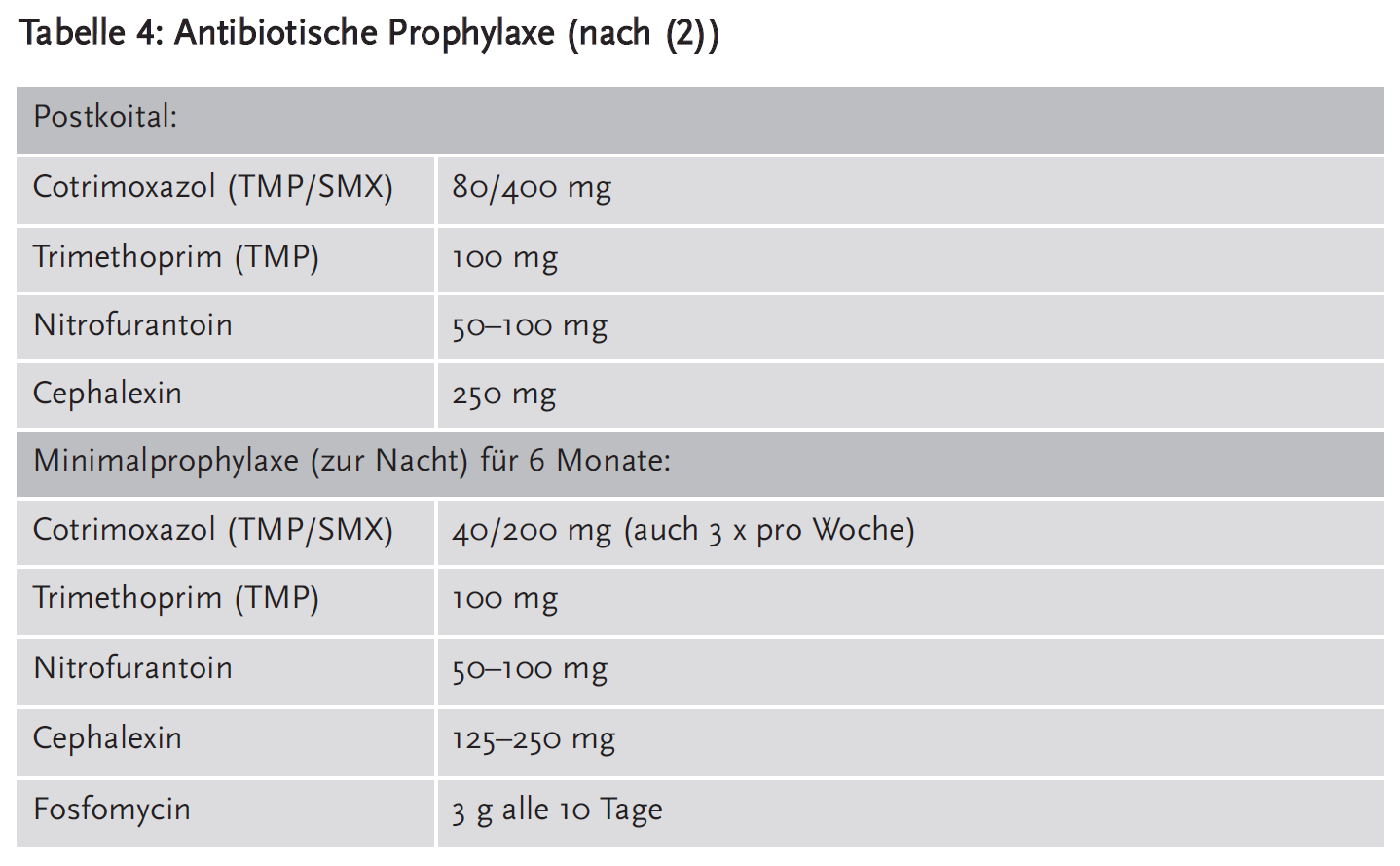
Durch Studien belegt ist eine antibiotische Minimalprophylaxe. Sie soll maximal über sechs Monate mit der abendlichen Gabe von Cotrimoxazol, Trimethoprim, Nitrofurantoin oder Cephalexin durchgeführt werden. Auch hierbei sollte Nitrofurantoin nur dann gegeben werden, wenn risikoärmere Antibiotika nicht einsetzbar sind, sowie keinesfalls über einen längeren Zeitraum (maximal sechs Monate). Fosfomycin-Trometamol einmal alle zehn Tage ist zwar auch in dieser Indikation untersucht, sollte aber zum Schutz vor Resistenz nach unserer Ansicht der Therapie vorbehalten bleiben.
Die fallweise Selbstbehandlung und die postkoitale Gabe eines Antibiotikums bei gesichertem Zusammenhang mit einer HWI stellen mögliche Alternativen dar.
Schwangere
Mittel der Wahl sind Cephalosporine der Gruppe 2 oder 3. Oft verwendet wird auch Fosfomycin-Trometamol. Dies ist zwar laut Fachinformation bei strenger Indikationsstellung möglich, Untersuchungen in dieser Indikation liegen aber nicht vor.
Männer
Bis auf wenige Ausnahmen muss man hier eine komplizierte HWI annehmen, insbesondere bei Fieber > 38°C ist in über 90 % der Fälle die Prostata beteiligt. Abweichend zur sonstigen Therapie unkomplizierter HWI werden aus diesem Grunde Fluorchinolone für sieben bis zehn Tage empfohlen.
Fazit
Fosfomycin-Trometamol als Einmalgabe ist 2015 bis auf weiteres Mittel der ersten Wahl bei der unkomplizierten Harnwegsinfektion der Frau. Kann dies nicht gegeben werden, wird Nitrofurantoin für fünf Tage unter den angeführten Kautelen empfohlen.
Ciprofloxacin und Cefpodoxim sollten in dieser Indikation nur als Alternative zum Einsatz kommen.
Interessenkonflikte
Ein Interessenkonflikt wird von den Autoren verneint.
Literatur
- Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften: S-3 Leitlinie Harnwegsinfektionen: Epidemiologie, Diagnostik, Therapie und Management unkomplizierter bakterieller ambulant erworbener Harnwegsinfektionen bei erwachsenen Patienten:http://www.awmf.org/leitlinien/detail/ll/043-044.html
- Naber KG, Schito G, Botto H et al.: Surveillance study in Europe and Brazil on clinical aspects and Antimicrobial Resistance Epidemiology in Females with Cystitis (ARESC): implications for empiric therapy. Eur Urol 2008; 54: 1164-1175.
- Wagenlehner FM1, Wagenlehner C, Savov O et al.: Klinik und Epidemiologie der unkomplizierten Zystitis bei Frauen. Urologe 2010; 49: 253-261.
- Wagenlehner FME, Vahlensieck W, Watermann D et al.: Unkomplizierte Harnwegsinfektion – Leitlinienkonforme Behandlung. Aktuel Urol 2011; 42: 33-37.
- Hecker MT, Fox CJ, Son AH et al. Effect of a stewardship intervention on adherence to uncomplicated cystitis and pyelonephritis guidelines in an emergency department setting. PLoS One 2014; 9: e87899.
- Hooton TM: Clinical practice. Uncomplicated urinary tract infection. N Engl J Med 2012; 366: 1028-1037.
- Hooton TM, Bradley SF, Cardenas DD et al.: Diagnosis, prevention, and treatment of catheter-associated urinary tract infection in adults: 2009 International Clinical Practice Guidelines from the Infectious Diseases Society of America. Clin Infect Dis 2010; 50: 625-663.
- Nicolle LE: Catheter associated urinary tract infections. Antimicrob Resist Infect Control 2014; 3: 23.
- Kassenärztliche Bundesvereinigung, Arzneimittelkommission der deutschen Ärzteschaft: Rationale Antibiotikatherapie bei Harnwegsinfektionen. Dtsch Arztebl 2012; 109: Beilage „Wirkstoff aktuell“ 2/2012, Ergänzung: 13. August 2014.
- Bodman KF, Grabein B, Expertenkommission der Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. (PEG): Empfehlung zur kalkulierten parenteralen Initialtherapie bakterieller Erkrankungen bei Erwachsenen. Update 2010. Chemother J 2010; 19: 179-255.
- Grabe M, Bartoletti R, Bjerklund-Johansen TE: Guidelines on urological infections:http://uroweb.org/wp-content/uploads/19-Urological-infections_LR.pdf
- Johansen TE, Botto H, Cek M et al.: Critical review of current definitions of urinary tract infections and proposal of an EAU/ESIU classification system. Int J Antimicrob Agents. 2011; 38 (Suppl): 64-70.
- Moody L, Juthani-Mehta M: Urinary tract infections in older women: a clinical review. JAMA 2014; 311: 844-854.
- Hooton TM, Roberts PL, Cox ME, Stapleton AE: Voided midstream urine culture and acute cystitis in premenopausal women. N Engl J Med 2013; 369: 1883-1891.
- Donnenberg MS: Uncomplicated cystitis - not so simple. N Engl J Med 2013; 369: 1959-1960.
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM): Brennen beim Wasserlassen. DEGAM-Leitlinie Nr. 1. Düsseldorf: Omikron Publishing; 2009.
- Naber KG, Niggemann H, Stein G, Stein G: Review of the literature and individual patients' data meta-analysis on efficacy and tolerance of nitroxoline in the treatment of uncomplicated urinary tract infections. BMC Infect Dis 2014; 14: 628.
- Scholz H, Naber KG, Expertenkommission der Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. (PEG): Einteilung der Oralcephalosporine. Chemotherapie Journal 1999; 8: 227-229.
- Recurrent uncomplicated cystitis in women: allowing patients to self-initiate antibiotic therapy. Prescrire Int 2014, 23: 47-49.
vorab online
Der Artikel wurde am 16. Juli 2015 vorab online veröffentlicht.
