AMTS mit ARMIN in Sachsen und Thüringen – mehr Arzneimitteltherapiesicherheit durch rationale und evidenzbasierte Arzneimitteltherapie und patientenindividuelles Medikationsmanagement
Das Projekt ARMIN – die Arzneimittelinitiative in Sachsen und Thüringen – wird seit dem Sommer vergangenen Jahres umgesetzt. Im Rahmen eines Vertrages nach § 63 SGB V wurden Maßnahmen zur Verbesserung der Qualität und Wirtschaftlichkeit der Arzneimittelversorgung vereinbart. Teilnehmende Vertragspartner sind die Kassenärztlichen Vereinigungen Sachsen und Thüringen, der Sächsische und der Thüringer Apothekerverband sowie die AOK PLUS. In beratender Funktion wird das Projekt begleitet durch die Kassenärztliche Bundesvereinigung (KBV) und die ABDA – Bundesvereinigung Deutscher Apothekerverbände. Im Folgenden werden die Konzeption des Modellvorhabens sowie die damit verbundenen Chancen und Erwartungen insbesondere an das Thema Arzneimitteltherapiesicherheit dargestellt.
Vorgeschichte
KBV und ABDA hatten im April 2011 ein Zukunftskonzept zur Verbesserung der Arzneimittelversorgung vorgestellt, das allgemein unter dem Namen ABDA-KBV-Modell bekannt geworden ist (1).
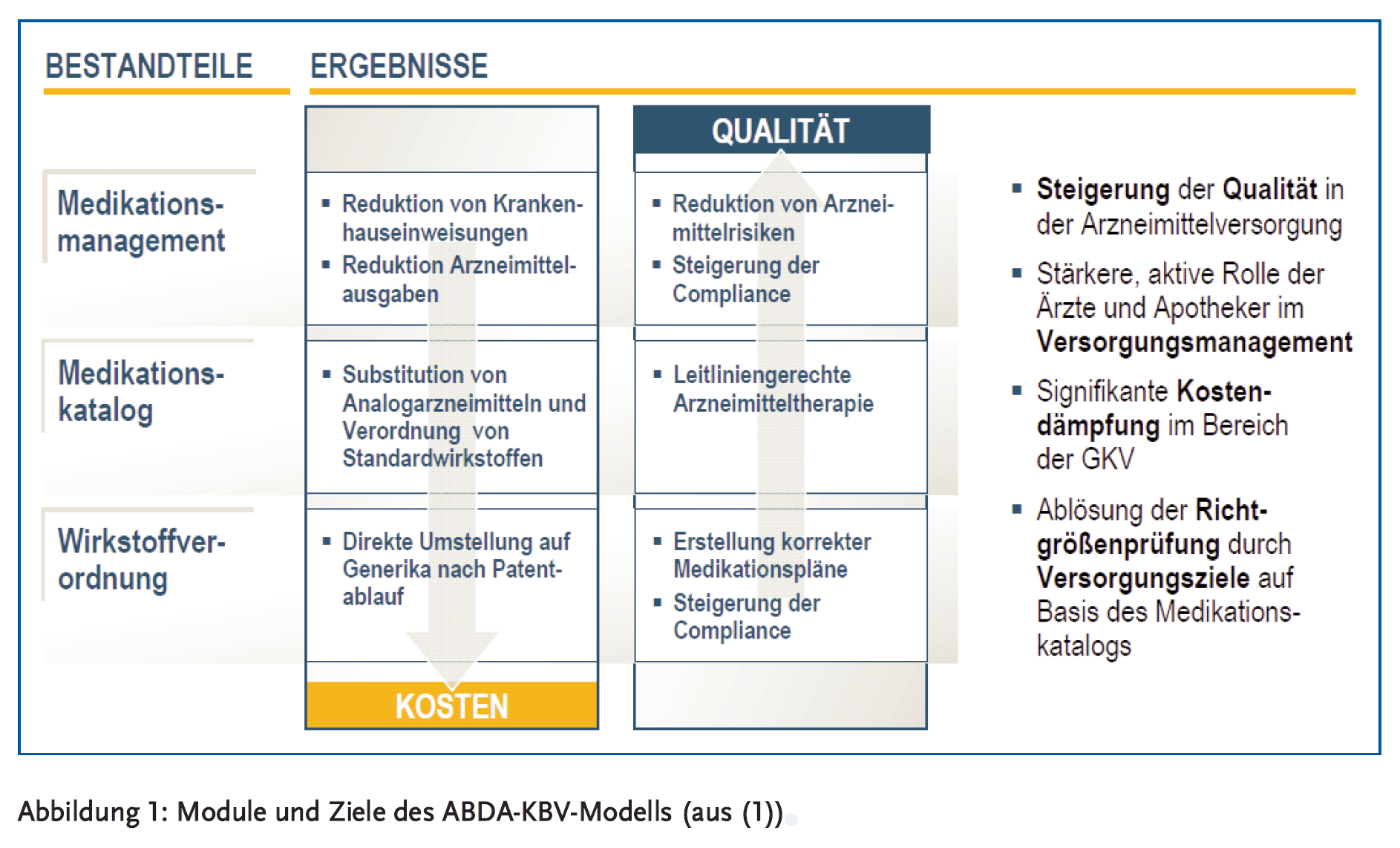
Arzneimitteltherapiesicherheit, Therapietreue sowie leitliniengerechte Arzneimittelverordnung wurden als die entscheidenden Säulen einer hochwertigen Arzneimittelversorgung identifiziert. Man hatte erkannt, dass gerade die Versorgung multimorbider Patienten, die oft mit mehr als fünf verschiedenen Wirkstoffen gleichzeitig behandelt werden, eine besondere Herausforderung darstellt. Es wurde dargestellt, dass die vor allem bei chronisch Kranken feststellbare Non-Compliance von rund 50 % nicht nur zu Therapieversagen und Morbiditätszunahme führt, sondern auch erhebliche Kosten zur Folge hat. Hinzu kommen unerwünschte Arzneimittelereignisse (UAE), die sowohl die stationären als auch die ambulanten Kosten weiter in die Höhe treiben. Gerade bei Patienten mit Polymedikation ist das Risiko deutlich erhöht, und die Prüfung der Arzneimitteltherapiesicherheit spielt hier eine zentrale Rolle. Dies setzt jedoch die Kenntnis sowohl sämtlicher verordneter Präparate als auch der Selbstmedikation des Patienten und somit einen intensiven Informationsaustausch zwischen Ärzten und Apothekern voraus.
Folgerichtig formulierte man als Ziele, die Arzneimittelrisiken zu reduzieren, die Therapietreue zu steigern, auf diese Weise die Versorgungsqualität zu verbessern und nicht zuletzt auch die Kosten im Gesundheitswesen zu senken. Erfreulich ist, dass das vor wenigen Jahren entwickelte Modell nun im Rahmen des Modellvorhabens ARMIN bereits in der Praxis erprobt und gelebt werden kann.
Umsetzung des ABDA-KBV-Modells in ARMIN
Das Modellvorhaben ARMIN besteht im Wesentlichen aus drei Modulen, die einerseits mit dem Ziel einer wirtschaftlichen und evidenzbasierten Versorgung der Patienten mit Arzneimitteln verbunden sind, andererseits aber jeweils auch einen eigenen Effekt auf die Arzneimittetherapiesicherheit haben und dabei verschiedene Aspekte adressieren (2).
Erstes Modul: Die Wirkstoffverordnung
Einen wesentlichen Grund für die Konzeption der Wirkstoffverordnung bildete ganz sicher die Einführung der Rabattverträge. Die über dieses Werkzeug erschlossenen Einsparungen kommen den Krankenkassen und damit dem gesamten System zugute, führen aber bei der Umsetzung sowohl beim Arzt als auch beim Apotheker zu erhöhten Beratungsaufwänden und bergen auch im Hinblick auf die Arzneimitteltherapiesicherheit gewisse Risiken. Immer wieder wird über Patienten berichtet, die bei einem rabattvertragbedingten Wechsel des Arzneimittels entweder so verunsichert sind, dass sie das Medikament gar nicht nehmen oder aber versehentlich gleich die doppelte Menge, weil sie nicht erkennen, dass das alte und das neue Präparat identisch sind.
Die Wirkstoffverordnung dient nun einerseits dazu, den Arzt von der Arbeit zu entlasten, ein preisgünstiges oder rabattiertes Arzneimittel auszuwählen. Er hat damit mehr Zeit für die Beratung des Patienten hinsichtlich relevanter Aspekte der Arzneimitteltherapie wie z. B. Nebenwirkungen. Auf der anderen Seite kann der Patient so besser verstehen, dass es primär auf den Wirkstoff und die Wirkstärke des verordneten Arzneimittels ankommt, und der Apotheker muss einen Rabattaustausch nicht mehr umfangreich erläutern. Der Patient lernt, dass sein Wirkstoff von verschiedenen Herstellern angeboten wird; das Risiko, dass er versehentlich den gleichen Wirkstoff doppelt einnimmt, sinkt.
Gegen die Wirkstoffverordnung wird oft als Argument genannt, nicht alle Präparate seien für einen Austausch geeignet. Daher wurde bei der Konzeption der Wirkstoffverordnung für ARMIN sehr viel Wert darauf gelegt, nur solche Wirkstoffe und Darreichungsformen aufzunehmen, bei denen ein Austausch im Allgemeinen unproblematisch ist. Um die Wirkstoffverordnung einfach und fehlerfrei umsetzen zu können, wurde ein eigener Datensatz entwickelt, der den teilnehmenden Ärzten über ihre Software zur Verfügung gestellt wird (3). Dieser gewährleistet, dass Wirkstoffverordnungen sowohl eindeutig als auch einheitlich, unabhängig von der jeweils eingesetzten Praxisverwaltungssoftware, umgesetzt werden. Berücksichtigt wird dabei auch die Liste von nicht austauschbaren Arzneimitteln des Gemeinsamen Bundesausschusses (G-BA). Diese bestimmt, in welchen Fällen ein Austausch durch den Apotheker, sei es zur Erfüllung der Rabattverträge oder aus anderen Gründen, nicht zulässig ist (4). Die Liste unterstreicht die Therapiehoheit der Ärzte, denn ein Austausch der betroffenen Präparate kann zukünftig nur nach Rücksprache mit dem Arzt erfolgen. Für Wirkstoffe auf der Liste des G-BA erfolgt in ARMIN keine Wirkstoffverordnung.
Nach wie vor haben die Ärzte auch in ARMIN die Möglichkeit, bei patientenindividuellen problematischen Konstellationen das Aut-idem-Kreuz zu setzen und so einen Austausch auszuschließen. Argumente, die Wirkstoffverordnung senke die Arzneimitteltherapiesicherheit oder beschneide die Therapiehoheit der Ärzte, sind somit nicht haltbar. Die Wirkstoffverordnung leistet vielmehr einen Beitrag zu Sicherheit und Wirtschaftlichkeit der Arzneimitteltherapie. Zudem ergibt sich für teilnehmende Ärzte der Vorteil, dass die Kosten der Wirkstoffverordnungen nicht in die Richtgrößenprüfung eingehen.
Zweites Modul: Der Medikationskatalog
Für das Modellvorhaben ARMIN wurde von der KBV ein Medikationskatalog erstellt, der eine evidenzbasierte Wirkstoffauswahl unterstützt. Auf der Basis einer ausführlichen Recherche und Analyse der vorhandenen Leitlinien und Therapieempfehlungen sowie unter Berücksichtigung der G-BA-Beschlüsse und der Arzneimittel-Richtlinie wurden für insgesamt zwölf Indikationen alle zugelassenen Wirkstoffe bezüglich der vorhandenen Evidenz und Empfehlungen geprüft.

Eingang fanden unter anderem die nationalen Versorgungsleitlinien, Leitlinien der Fachgesellschaften und Therapieempfehlungen der AkdÄ. Im Ergebnis wurde anhand eines vorgegebenen Entscheidungsmusters eine Zuordnung der Wirkstoffe in die Kategorien „Standard“, „Reserve“ und „nachrangig zu verordnen“ vorgenommen. Alle Ergebnisse wurden in einem mehrstufigen Reviewprozess sowohl intern als auch extern überprüft und ggf. korrigiert und angepasst. An dem Reviewverfahren waren unter anderem Gutachter der AkdÄ beteiligt.
Der Medikationskatalog der KBV wird regelmäßig aktualisiert und bei Bedarf angepasst. Dabei werden immer wieder die genannten hohen Qualitätsanforderungen umgesetzt. Der Katalog wird in Form zusammenfassender Hinweise über entsprechende Schnittstellen in die Verordnungssoftware der teilnehmenden Ärzte implementiert. Über die Software können Ärzte anhand der Indikation gezielt Standardwirkstoffe auswählen. Zu diesen wird ihnen dann eine Liste der passenden Präparate angezeigt. Sie erhalten zudem direkt bei der Verordnung eines Arzneimittels Hinweise darauf, zu welcher der oben genannten Kategorien der verordnete Wirkstoff zu rechnen ist. Über die Hinweistexte erhalten sie wiederum passende Vorschläge zu Standard- und Reservewirkstoffen der entsprechenden Indikationen. Selbstverständlich handelt es sich dabei stets nur um Empfehlungen. Die ärztliche Therapiefreiheit steht auch hier an erster Stelle und eine patientenindividuell angepasste Therapieentscheidung ist jederzeit möglich.
Mit dem Medikationskatalog der KBV steht in ARMIN somit ein Werkzeug zur Verfügung, mit dem Ärzte bei der evidenzbasierten rationalen Arzneimitteltherapie unterstützt werden. Auch das leistet einen relevanten Beitrag zur Arzneimitteltherapiesicherheit.
Drittes Modul: Das Medikationsmanagement
Das dritte Modul von ARMIN, das Medikationsmanagement, leistet sicher den größten Beitrag zum Thema Arzneimitteltherapiesicherheit. Für dieses Modul können sich Patienten der AOK PLUS, soweit sie die entsprechenden Kriterien erfüllen, einschreiben. Die Teilnahme ist selbstverständlich freiwillig. Dies gilt auch für die Ärzte und Apotheker, die jeweils gemeinsam den Patienten betreuen. Diese erhalten zudem für den hohen Arbeitsaufwand des Medikationsmanagements eine angemessene Vergütung. Patienten, die für eine Teilnahme infrage kommen, können sowohl vom Arzt als auch vom Apotheker angesprochen werden. Sobald der Patient eingeschrieben ist, erfolgt ein strukturierter Prozess, bei dem die aktuelle Medikation des Patienten erfasst, analysiert und bei Bedarf angepasst wird. Dabei kommen den beiden beteiligten Berufsgruppen der Ärzte und Apotheker klar festgelegte Rollen und Aufgaben zu.
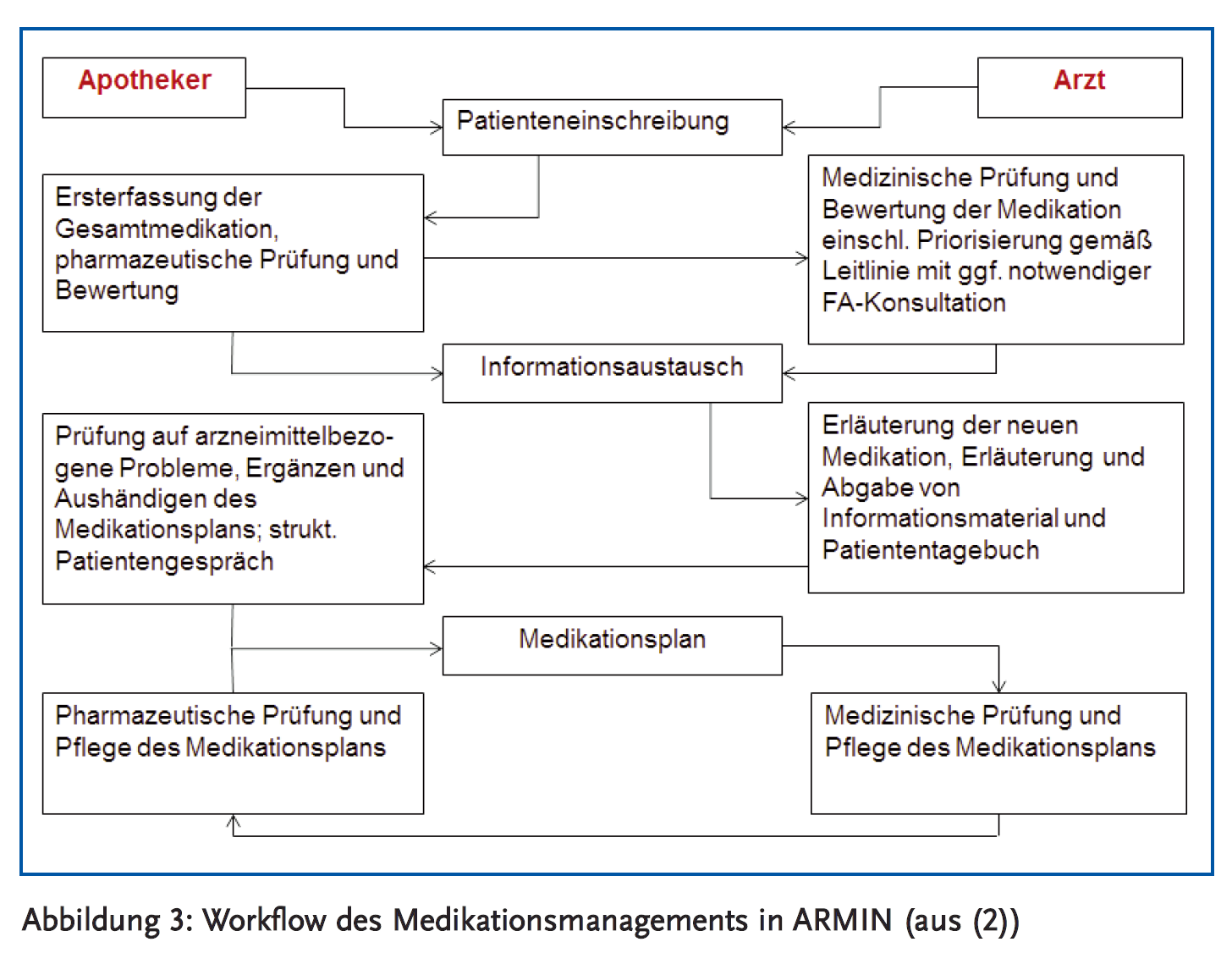
Hat der Patient sich eingeschrieben und der betreuende Arzt und Apotheker wurden festgelegt, wird zunächst ein Termin für die sogenannte Brown-Bag-Analyse beim Apotheker vereinbart. Bei dieser wird der Patient gebeten, alle seine Medikamente in einer „Tüte“ mitzubringen (daher der Name Brown-Bag). Der Apotheker erfasst die mitgebrachten Medikamente, bespricht mit dem Patienten seine aktuelle Medikation und trägt ggf. weitere Informationen zusammen, wobei ihm auch die Rezeptabrechnungsdaten der Krankenkasse für die vergangenen sechs Monate zur Verfügung stehen. Mit all diesen Informationen erstellt der Apotheker eine erste vollständige Medikationsliste in Form eines vorläufigen Medikationsplans einschließlich der relevanten Selbstmedikation. Der Apotheker führt eine pharmazeutische AMTS-Prüfung und eine Bewertung der für ihn erkennbaren Arzneimittelrisiken durch. Die Prüfung erfolgt u. a. auf Doppelmedikationen, potenzielle Interaktionen und Aspekte der Arzneimittelanwendung. Die relevanten Informationen stellt er durch elektronische Speicherung auf einem Medikationsplanserver dem Arzt zur Verfügung. Bei kritischen Risiken kann eine kurzfristige Absprache mit dem Arzt sinnvoll sein.
Anschließend vereinbart der Patient einen Termin mit dem Arzt. Dieser kann auf den vorläufigen Medikationsplan zugreifen, außerdem prüft und vervollständigt er ggf. die Medikationsanamnese. Unter Berücksichtigung der vom Apotheker bereits ermittelten Risiken führt er eine umfassende medizinische AMTS-Prüfung durch, bei der auch Dosierung sowie Indikationen und Kontraindikationen geprüft werden. Anschließend wird der Arzt die Medikation nochmals mit dem Patienten besprechen sowie ggf. unter Berücksichtigung der Therapieziele und Patientenpräferenzen Umstellungen vornehmen, Dosierungen anpassen und bei Bedarf auch mit den an der Behandlung des Patienten beteiligten Fachärzten Rücksprache halten. Ein wesentliches Ziel dabei ist die geeignete Priorisierung der Medikation bei multimorbiden Patienten. Dafür stehen verschiedene Werkzeuge zur Verfügung:
Die Priorisierung bei Polymedikation kann anhand der Leitfragen des sogenannten MAI (Medication Appropriateness Index) und des Fragenkatalogs der DEGAM-Leitlinie „Multimedikation“ durchgeführt werden (5). Der Fragenkatalog kann dabei auch zu Dokumentationszwecken verwendet werden. Zum Erkennen einer Unterversorgung steht mit den START-Kriterien ein Überprüfungswerkzeug zur Verfügung (6). Diese zeigen für ältere Patienten typische Situationen auf, in denen eine Anpassung der Arzneimitteltherapie angemessen ist.
Der Arzt erläutert dem Patienten abschließend die neue Medikation anhand des aktualisierten Medikationsplans, den der Patient nun auch erstmals ausgedruckt mitnehmen kann. Zudem erhält der Patient ein Patiententagebuch und bei Bedarf weiteres Informationsmaterial.
Nun geht der Patient erneut in die Apotheke, wo der Apotheker die ggf. neu verordneten Medikamente abgibt, die entsprechenden Handelsnamen im Medikationsplan ergänzt und abschließend dem Patienten den finalisierten Medikationsplan ausdruckt und erläutert sowie ggf. auf Besonderheiten der Einnahme oder Handhabung von Arzneimitteln hinweist.
Nach dieser ersten Erfassung, Prüfung und Einstellung der Medikation wird der Patient kontinuierlich durch Arzt und Apotheker weiter betreut. Bei notwendigen Änderungen oder Ergänzungen der aktuellen Medikation werden je nach Bedarf erneut die oben genannten Schritte ausgeführt und der Patient erhält einen entsprechend aktualisierten Medikationsplan.
Wichtige Arbeitsinstrumente für das Medikationsmanagement in ARMIN sind somit:
- der Medikationsplan mit mehrfacher Funktion als Informationsmedium für den Patienten (Ausdruck) und für den Informationsaustausch zwischen Arzt und Apotheker (elektronisch),
- die jeweils fachspezifische AMTS-Prüfung durch Arzt und Apotheker,
- als wesentliche inhaltliche Grundlage die Leitlinie „Multimedikation“ der DEGAM,
- für die Verbesserung der Compliance ein Patiententagebuch und spezifische Informationen und ggf. Schulungen des Patienten.
In ARMIN entschied man sich frühzeitig, als Medikationsplan für die Patienten das Format des im Rahmen des Aktionsplans AMTS des Bundesministeriums für Gesundheit entwickelten patientenorientierten Medikationsplans zu wählen (7;8). Dies hatte verschiedene Beweggründe: Zum einen war bei diesem Format bekannt, dass es bereits unter Beteiligung verschiedenster Interessengruppen, unter anderem auch der Patientenvertreter, abgestimmt und konsentiert war. Zum anderen erwartete man durch die Wahl eines sich bundesweit etablierenden Formats, auch die Softwarehersteller leichter dazu bewegen zu können, den Plan in ihre Lösungen zu implementieren.
Die Konzeption des Plans ist so einfach wie überzeugend. Der Patient erhält einen Ausdruck, der alle notwendigen Informationen zu seiner Medikation übersichtlich und gut lesbar aufführt. Zugleich enthält der Plan einen Barcode, der es Ärzten und Apothekern ermöglicht, die ausgedruckte Information mit wenig Aufwand wieder einzulesen und ihnen die heute übliche und fehleranfällige Arbeit des Abtippens erspart.
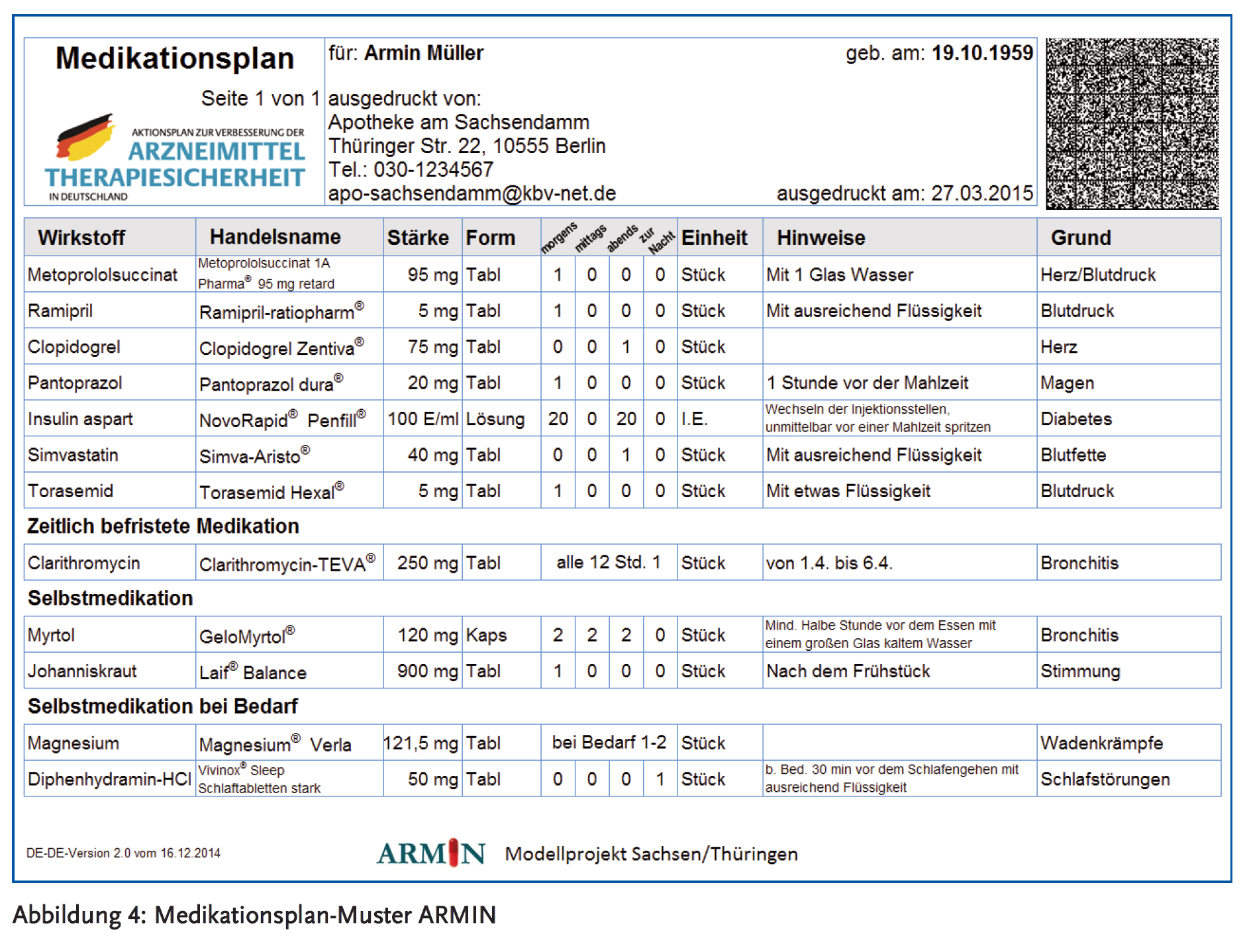
Für die Bedürfnisse in ARMIN waren allerdings zusätzliche Mechanismen erforderlich. So sollte es möglich sein, die auf dem Medikationsplan enthaltenen Informationen auch ohne einen papiergebundenen und über den Patienten vermittelten Prozess direkt zwischen betreuendem Arzt und Apotheker auszutauschen. Auch erschien es in diesem Rahmen notwendig, Zusatzinformationen zwischen Arzt und Apotheker zu kommunizieren, die nicht zum Ausdruck des Medikationsplans gehören. Man entschied sich daher, für ARMIN ein auf dem Medikationsplan basierendes Austauschformat zu entwickeln (9). Dieses Format ermöglicht den direkten Austausch eines Medikationsplans zwischen Leistungserbringern. In ARMIN erfolgt der Informationsaustausch also nicht über den Barcode, sondern über eine speziell geschaffene Infrastruktur. Dennoch kann jeder in ARMIN eingeschriebene Patient mit seinem ausgedruckten Plan auch zu Leistungserbringern außerhalb des Projektes gehen. Der Barcode wird auch dort eingelesen werden können, wenn die Voraussetzungen existieren.
Ausblick
ARMIN rollt derzeit das dritte Modul, das Medikationsmanagement, aus. Aufgrund der aufwändigeren Abläufe und der benötigten technischen Infrastruktur sowie der notwendigen Beachtung datenschutzrechtlicher Rahmenbedingungen ist hierbei ein besonders sorgfältiges Vorgehen mit ausreichendem Pilotierungszeitraum erforderlich. Begleitet wird das Modellprojekt durch eine intensive Evaluation. Diese wird zeigen, ob und in welchem Umfang positive Einflüsse auf die eingangs genannten Zielparameter Versorgungsqualität und Kosten festzustellen sind.
Parallel zur projektbezogenen Evaluation wird vom BMG ein Forschungsprojekt gefördert, welches gezielt die Evaluation der Verwendung des patientenorientierten Medikationsplans und der damit verbundenen Prozesse im Fokus hat. Das Forschungsprojekt mit dem Namen PRIMA fokussiert auf die Implementierung des Medikationsplans in die Software der Leistungserbringer und untersucht Fragen zu Lesbarkeit und Akzeptanz des Medikationsplans.
Fazit
Mit der Umsetzung der drei Module des ABDA-KBV-Modells werden wesentliche Bausteine für eine rationale Arzneimitteltherapie und mehr Arzneimitteltherapiesicherheit etabliert. Dabei ist es selbstverständlich, dass die am Medikationsprozess beteiligten Heilberufe eng zusammenarbeiten. Insbesondere durch die Etablierung eines strukturierten Medikationsmanagements sind wichtige Erfahrungen und Impulse für die Themen Arzneimitteltherapiesicherheit und Interoperabilität zu erwarten. Diese können auch hilfreich werden, wenn es darum geht, fachliche Anwendungen der elektronischen Gesundheitskarte und der Telematik-Infrastruktur wie das AMTS-Datenmanagement umzusetzen.
Literatur
- KBV, ABDA: Zukunftskonzept Arzneimittelversorgung. Gemeinsames Eckpunktepapier. April 2011:http://www.kbv.de/media/sp/ABDA_KBV_Zukunftskonzept.pdf
- ARMIN-Arzneimittelinitiative Sachsen-Thüringen:http://www.arzneimittelinitiative.de/grundlagen/
- Felberg M, Hörsken R, Tampe N: ARMIN Wirkstoffverordnung - Gemeinsamer Datensatz für Ärzte und Apotheker. Pharmazeutische Zeitung 2014; 29: 28-30.
- Gemeinsamer Bundesausschuss (G-BA): Arzneimittel-Richtlinie/Abschnitt M und Anlage VII: Bestimmung von Arzneimitteln, deren Ersetzung durch ein wirkstoffgleiches Arzneimittel ausgeschlossen ist (1. Tranche). 18.09.2014:https://www.g-ba.de/informationen/richtlinien/anlage/11/#tab/beschluesse/details/2066/listContext/beschluesse
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM): Hausärztliche Leitlinie Multimedikation. Empfehlungen zum Umgang mit Multimedikation bei Erwachsenen und geriatrischen Patienten. 16.01.2013:http://www.awmf.org/uploads/tx_szleitlinien/053-043l_S2e_Multimedikation_2014-05.pdf
- Gallagher P, Ryan C, Byrne S et al.: STOPP (Screening Tool of Older Person's Prescriptions) and START (Screening Tool to Alert doctors to Right Treatment). Consensus validation. Int J Clin Pharmacol Ther 2008; 46: 72-83.
- Bundesministerium für Gesundheit: Aktionsplan 2013–2015 des Bundesministeriums für Gesundheit zur Verbesserung der Arzneimitteltherapiesicherheit (AMTS) in Deutschland. 04.06.2013:http://www.akdae.de/AMTS/Aktionsplan/Aktionsplan-AMTS-2013-2015.pdf
- Aly A-F: Arzneimitteltherapiesicherheit: Medikationsplan für den Überblick. Dtsch Ärztebl 2013; 110: A 751-752.
- ARMIN-Arzneimittelinitiative Sachsen-Thüringen: Medikationsplanaustauschformat (MPAF):http://www.arzneimittelinitiative.de/kontaktformular-mpaf/
