Antidiabetika bei nachlassender Nierenfunktion
Zusammenfassung
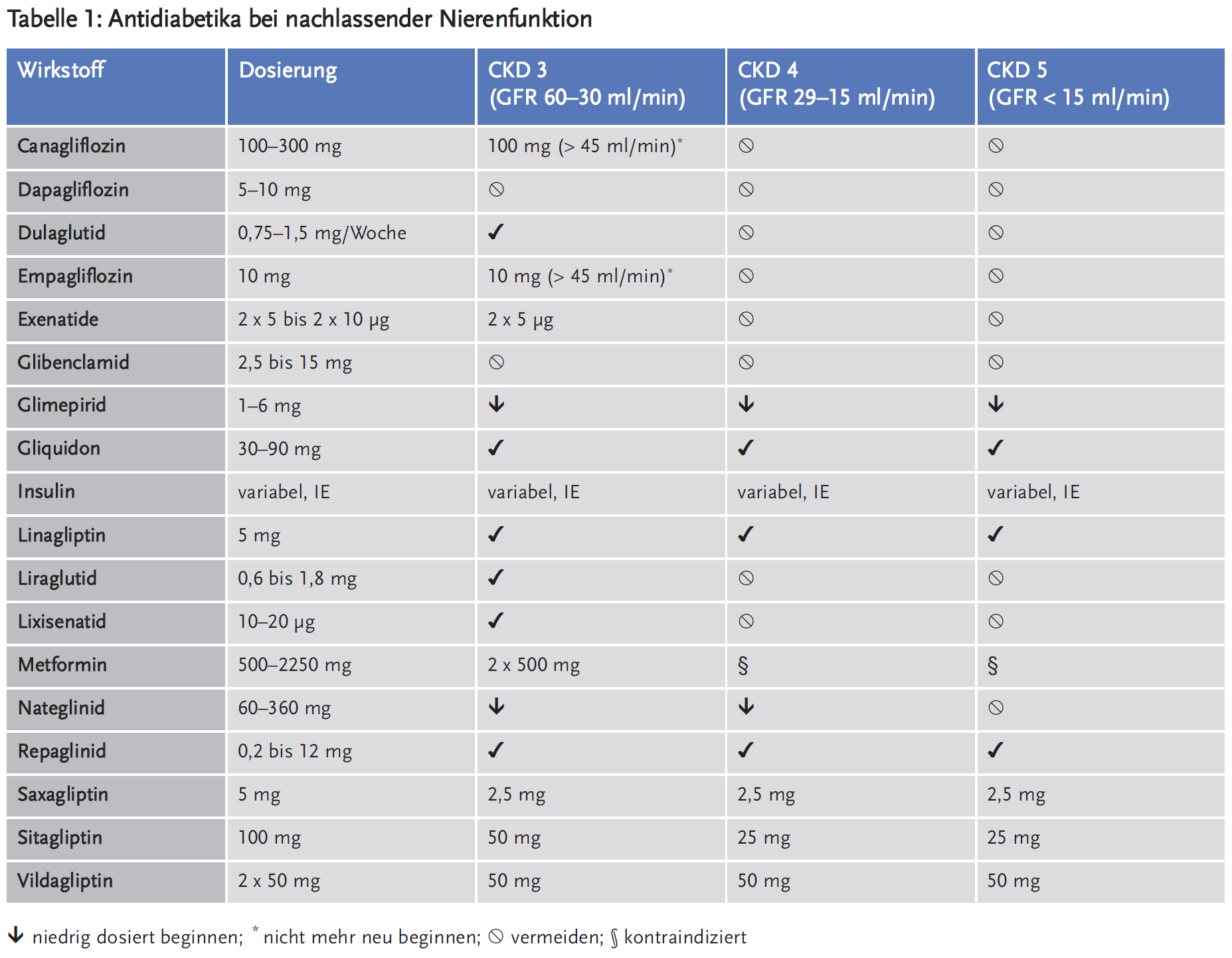
Metformin muss bei eingeschränkter Nierenfunktion reduziert werden und sollte bei einer geschätzten glomerulären Filtrationsrate eGFR* < 30 ml min nicht mehr eingesetzt werden. Sulfonylharnstoffe sind bei nachlassender Nierenfunktion (eGFR < 30 ml/min) mit der Ausnahme Gliclazid und Gliquidon nicht zu geben. Glimepirid kann mit Vorsicht in eingeschränkter Dosierung verwendet werden. Die meisten DPP-4-Inhibitoren müssen in ihrer Dosis reduziert werden. Inkretinmimetika werden nicht (Exenatide) oder noch nicht (Liraglutid, Dulaglutid) bei eingeschränkter Nierenfunktion empfohlen. SGLT-2-Inhibitoren sind zwischen einer eGFR von 60–45 ml/min weniger wirksam und werden in der Dosis reduziert (Canagliflozin, Empagliflozin), sollen aber nicht neu angesetzt werden. Unterhalb 45 ml/min sind sie nicht mehr zur Senkung des HbA1c wirksam.
Abstract
The dosage of metformin should be reduced in chronic renal insufficiency (chronic kidney disease, CKD). Below an eGFR* of 30 ml/min it is contraindicated. Sulfonylureas are not advisable in CKD with the exception of gliclacide and gliquidon. Glimepiride might be used with caution in reduced dosage. DPP-4 inhibitors dosage is mostly reduced, incretinmimetics are not (exenatide) or not yet (liraglutide, dulaglutide) recommended. SGLT2 inhibitors are less effective between a eGFR of 60–45 ml/min and dosage should be lowered. With a eGFR below 45 ml/min they are no longer able to reduce HbA1c levels.
Will man die Blutzuckerwerte eines Patienten mit Diabetes bei nachlassender Nierenfunktion gut antihyperglykämisch einstellen, stößt man auf verschiedene Schwierigkeiten (4;5): Das Risiko für Hypoglykämien steigt bei eingeschränkter Nierenfunktion. Einige Medikamente müssen in ihrer Dosierung angepasst, andere dürfen nicht mehr gegeben werden. Die Überwachung durch das HbA1c wird bei verkürzter Überlebenszeit der Erythrozyten schwieriger, Hyperglykämien werden dadurch unterschätzt. Bei fortgeschrittenen diabetischen Komplikationen ist allerdings auch ein HbA1c um 8 % noch zu tolerieren (4).
Biguanide
Metformin hemmt die Glukoneogenese der Leber. Es steigert das Risiko für Hypoglykämien somit nicht, kann jedoch bei eingeschränkter Nierenfunktion zu Laktatazidosen führen. Allerdings ist nicht ganz klar, ob wirklich die Akkumulation der Substanz dieses Risiko erhöht (6). Die Pharmakokinetik des Stoffes ist nicht ganz einfach und bis zu 80-fache interindividuelle Schwankungen sind beschrieben (7). Laktatazidosen, die im Zusammenhang mit Metformin auftreten, sind sehr selten (7,4 pro 100.000 Patientenjahre), aber immer noch häufiger als unter anderen Antidiabetika (2,2 pro 100.000 Patientenjahre) (8). Daher wird kontrovers diskutiert, ob die vielen Vorteile des Metformin auf harte Endpunkte in der Diabetesbehandlung nicht doch das geringe Risiko rechtfertigen. Bis zu einer eGFR von 60 ml/min kann es normal verwendet werden, zwischen 30 und 60 ml/min ist es in einer Dosierung von 2 x 500 mg zum Gebrauch zugelassen. Die FDA gestattet inzwischen (Stand 08.04.2016) die Gabe bis zu einer eGFR von 30 ml/min, empfiehlt aber, es unterhalb einer eGFR von 45 ml nicht mehr neu anzusetzen (9). Dies sollte dann aber verbunden sein mit mindestens vierteljährlichen Kontrollen des Kreatinins. Ebenso wird es in der nationalen Versorgungsleitlinie Diabetes (10) und vom NICE (11) empfohlen. Auch die Europäische Arzneimittel-Agentur (EMA) hat sich kürzlich dieser entwicklung angeschlossen (12).Sehr wichtig scheint der praktische Hinweis für Patienten zu sein, dass bei jeglichen Erkrankungen (hohes Fieber, Durchfälle, Operationen) die Einnahme zu pausieren ist, ebenso wie bei allen Maßnahmen, die, wenn auch kurzfristig, zu einer Verschlechterung der Nierenfunktion führen können (z. B. die Gabe von Röntgenkontrastmitteln).
Sulfonylharnstoffe
Sulfonylharnstoffe stimulieren die Insulinausschüttung. Sie werden größtenteils über die Nieren ausgeschieden und sollten spätestens bei einer Niereninsuffizienz im Stadium IV (eGFR < 30 ml/min) vermieden werden. Glimepirid scheint nicht so stark zu kumulieren und kann in eingeschränkter Dosis verabreicht werden. Gliclazid und Gliquidon werden aus dieser Gruppe unverändert verwendet.
Alphaglukosidase-Hemmer
Sie sollten wegen Kumulation bei Niereninsuffizienz nicht verwendet werden, es besteht dann das Risiko eines Leberversagens (13). Zudem spielen sie in der Therapie des Diabetes wegen des fehlenden Nachweises eines Nutzens hinsichtlich klinischer Endpunkte ohnehin kaum noch eine Rolle.
Glinide
Glinide stimulieren ebenfalls die Freisetzung von Insulin, aber durch einen anderen Ansatz als die Sulfonylharnstoffe. Sie haben nur eine sehr kurze Halberwertszeit (drei bis vier Stunden) und werden unmittelbar vor den Mahlzeiten eingenommen. Repaglinid wird biliär eliminiert und kann unverändert dosiert werden. Nateglinid sollte in der Dosis vermindert und bei einer eGFR < 15 ml/min nicht mehr gegeben werden. Nateglinid darf nicht mehr, Repaglinid nur bei eGFR < 25 ml/min zu Lasten der GKV verordnet werden.
Thiazolidindione
Diese Substanzen (Rosiglitazon und Pioglitazon) verbessern die Insulinsensitivität und bergen kein Risiko für Hypoglykämien. Sie können aber zu vermehrten Flüssigkeitseinlagerungen führen, was ihren Einsatz bei Niereninsuffizienz grundsätzlich problematisch macht. Sie können in Deutschland nicht mehr zu Lasten der GKV verordnet werden. Darüber hinaus scheint Rosiglitazon mit einem erhöhten kardiovaskulären Risiko verknüpft zu sein. Bei Pioglitazon wird ein erhöhtes Risiko für Blasenkrebs diskutiert.
DPP-4-Inhibitoren (Gliptine)
DPP-4-Inhibitoren hemmen den Abbau von Inkretinen. Da diese nur postprandial ausgeschüttet werden und erst dann die Insulinsekretion erhöhen, haben Gliptine im Vergleich zu Sulfonylharnstoffen ebenfalls ein geringeres hypoglykämisches Risiko, allerdings senken sie das HbA1c auch weniger stark. Bis auf Linagliptin müssen alle in der Dosierung an die Nierenfunktion angepasst werden. Linagliptin ist aber vom Hersteller in Deutschland aus dem Handel gezogen worden, nachdem der Gemeinsame Bundesausschuss keinen Zusatznutzen feststellen konnte.
GLP-1-Agonisten
Inkretinmimetika binden an den GLP-1-Rezeptor im Pankreas und fördern so die glukoseabhängige Insulinausschüttung (14). Exenatide wird über die Nieren ausgeschieden und sollte unterhalb einer eGFR von 30 ml/min nicht mehr verwendet werden. Liraglutid könnte, da nicht renal eliminiert, wahrscheinlich eingesetzt werden, entsprechende Studien fehlen aber. Daher wird sein Einsatz unterhalb einer eGFR von 30 ml/min nicht mehr empfohlen. Dulaglutid muss nur einmal wöchentlich eingesetzt werden und wird ebenfalls biliär eliminiert. Aber auch hier fehlen Untersuchungen bei höhergradig niereninsuffizienten Patienten.
SGLT-2-Inhibitoren
SGLT-2-Inhibitoren blockieren den Natrium-Glukose-Cotransporter 2 (SGLT-2) im proximalen Tubulus und vermindern so die Rückresorption von Glukose (15). Dies führt zu einer vermehrten Glukoseausscheidung ohne vermehrte Insulinsekretion. Sie haben daher ebenfalls ein vermindertes Risiko für Hypoglykämien und gehören zu den wenigen Antidiabetika, die zu Gewichtsverlust führen. Allerdings bergen sie durch die vermehrte osmotische Diurese das Risiko einer Exsikkose, was insbesondere in Kombination mit Metformin dann ein Problem darstellen kann. Diuretika können u.U. herab- oder ausgesetzt werden. Auf eine Herzinsuffizienz scheinen sich die Medikamente ebenfalls günstig auszuwirken (15). Über hilfreiche Wirkungen auf die diabetische Nephropathie wurde berichtet (16). Unterhalb einer eGFR von 60 ml/min verlieren sie schnell an Wirksamkeit, unterhalb einer eGFR von 45 ml/min bleibt kein Grund, diese Medikamente zur Senkung des Blutzuckers einzusetzen.
Die mit den Stoffen neu diskutierten Ketoazidosen ohne wesentliche Erhöhungen des Blutzuckers scheinen nicht mit einer Einschränkung der Nierenfunktion in Zusammenhang zu stehen.
Insuline
Insulin wird in der Niere metabolisiert. Dadurch wird bei eingeschränkter Nierenfunktion die Halbwertszeit verlängert. Auf der anderen Seite steigt die Insulinresistenz bei Niereninsuffizienz und die renale Glukoneogenese ist eingeschränkt. Bei Dialysepatienten braucht man teilweise unterschiedliche Dosierungen an Tagen mit und ohne Dialyse. Auch der Zuckergehalt des Dialysats kann dabei eine Rolle spielen. Patienten mit einer Peritonealdialyse müssen außerdem den Zuckergehalt ihrer Dialysatlösung in die Berechnung mit einbeziehen. Insulin glargin und Insulin degludec haben die längste Wirkdauer und müssen daher sorgfältig überwacht werden. Kurzwirksame Insuline sind in der Regel leichter steuerbar.
Fazit für die Praxis
Die Insulinresistenz steigt bei nachlassender Nierenfunktion, die Wirkdauer von Insulinen ist verlängert. Die Glukoseproduktion der Nieren nimmt ab. Das Risiko von Hypoglykämien steigt. Viele Antidiabetika dürfen bei eingeschränkter Nierenfunktion nicht oder nur in eingeschränkter Dosierung gegeben werden. Bei einigen Stoffen scheint die Gabe auch bei hochgradiger Niereninsuffizienz möglich, allerdings sollte man abwarten, bis aussagekräftige Studien zum besagten Kollektiv vorliegen. Die intensive Glukosesenkung bei fortgeschrittener Nephropathie hat nur einen geringen Einfluss auf die Progression bei deutlich erhöhtem Hypoglykämierisiko. Die europäische und amerikanische Diabetesgesellschaft empfehlen bei fortgeschrittenen Organkomplikationen ein weniger strenges Therapieziel, also einen HbA1c bis 8 % oder auch etwas darüber (17).
Interessenkonflikte
Ein Interessenkonflikt wird vom Autor verneint.
Literatur
- Levey AS, Stevens LA, Schmid CH et al.: A new equation to estimate glomerular filtration rate. Ann Intern Med 2009; 150: 604-612.
- Levey AS, Bosch JP, Lewis JB et al.: A more accurate method to estimate glomerular filtration rate from serum creatinine: a new prediction equation. Modification of Diet in Renal Disease Study Group. Ann Intern Med 1999; 130: 461-470.
- Cockcroft DW, Gault MH: Prediction of creatinine clearance from serum creatinine. Nephron 1976; 16: 31-41.
- Williams ME, Garg R: Glycemic management in ESRD and earlier stages of CKD. Am J Kidney Dis 2014; 63: S22-38.
- MacCallum L: Optimal medication dosing in patients with diabetes mellitus and chronic kidney disease. Can J Diabetes 2014; 38: 334-343.
- Lalau JD, Arnouts P, Sharif A, De Broe ME: Metformin and other antidiabetic agents in renal failure patients. Kidney Int 2015; 87: 308-322.
- Christensen MM, Brasch-Andersen C, Green H et al.: The pharmacogenetics of metformin and its impact on plasma metformin steady-state levels and glycosylated hemoglobin A1c. Pharmacogenet Genomics 2011; 21: 837-850.
- Eppenga WL, Lalmohamed A, Geerts AF et al.: Risk of lactic acidosis or elevated lactate concentrations in metformin users with renal impairment: a population-based cohort study. Diabetes Care 2014; 37: 2218-2224.
- FDA: Metformin-containing Drugs: Drug Safety Communication – revised warnings for certain patients with reduced kidney function:http://www.fda.gov/Safety/MedWatch/SafetyInformation/SafetyAlertsforHumanMedicalProducts/ucm494829.htm
- Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF): Nationale VersorgungsLeitlinie Therapie des Typ-2-Diabetes – Langfassung, 1. Auflage:http://www.leitlinien.de/mdb/downloads/nvl/diabetes-mellitus/dm-therapie-1aufl-vers4-lang.pdf
- National Institute for Health and Care Excellence (NICE): Type 2 diabetes in adults: management:https://www.nice.org.uk/guidance/ng28/
- Arzneimittelkommission der deutschen Ärzteschaft: Information des BfArM zu Metformin: Anwendung wird auf Patienten mit mäßig eingeschränkter Nierenfunktion (eGFR ≥ 30 ml/min/1,73 m²) ausgeweitet. AkdÄ Drug Safety Mail 2016-37 vom 4. November 2016.
- Hsiao SH, Liao LH, Cheng PN, Wu TJ: Hepatotoxicity associated with acarbose therapy. Ann Pharmacother 2006; 40: 151-154.
- Scheen AJ: Pharmacokinetics and clinical use of incretin-based therapies in patients with chronic kidney disease and type 2 diabetes. Clin Pharmacokinet 2015; 54: 1-21.
- Zinman B, Wanner C, Lachin JM et al.: Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. N Engl J Med 2015; 373: 2117-2128.
- Wanner C, Inzucchi SE, Lachin JM et al.: Empagliflozin and Progression of Kidney Disease in Type 2 Diabetes. N Engl J Med 2016; 375: 323-334.
- Inzucchi SE, Bergenstal RM, Buse JB et al.: Management of hyperglycaemia in type 2 diabetes, 2015: a patient-centred approach. Update to a position statement of the American Diabetes Association and the European Association for the Study of Diabetes. Diabetologia 2015; 58: 429-442.
Fußnote
* eGFR: estimated Glomerular Filtration Rate. Wird heute meistens im Labor als Schätzformel nach CKD-Epi (1) oder MDRD (2) angegeben, alle älteren Dosierungstabellen beruhen allerdings noch auf der Cockroft-Gault-Schätzformel (3), die eine Gewichtsangabe voraussetzt.
